Умеренно выраженная гиперлипидемия. Гиперлипопротеидемии и их классификация. Классификация и причины
Жиры, находящиеся в организме любого человека, имеют научное название – липиды. Эти соединения выполняют целый ряд важных функций, но в ситуации, когда их концентрация по какой-либо причине превышает допустимую норму, появляется риск возникновения серьезных проблем со здоровьем.
Что же такое гиперлипидемия и гиполипидемия?
Под термином «гиперлипидемия» понимают аномальное увеличение концентрации липидов или липопротеинов в крови, а наиболее распространено повышение уровня триглицеридов и холестерина. Противоположное состояние, при котором наблюдается снижение триглицеридов, холестерина и липопротеидов, имеет название «гиполипидемия». Гиперлипидемия и гиполипидемия являются следствием нарушения обменных процессов.
Повышенное содержание липидов может привести к атеросклерозу. В этом случае на внутренних стенках сосудов и артерий образуются бляшки, состоящие непосредственно из липидов, вследствие чего уменьшается их просвет, а это в свою очередь, нарушает циркуляцию крови. Иногда может возникнуть практически полная закупорка сосуда. Атеросклероз в значительной степени увеличивает возможность проявления патологий, связанных с сердечно-сосудистой системой, в числе которых инсульты и инфаркты.
Образование атеросклеротических бляшек в сосудах
Важно! Сама по себе гиперлипидемия не дает ярко выраженной симптоматики. Характерными симптомами обладают именно заболевания, появившиеся вследствие гиперлипидемии, например, острый панкреатит или атеросклероз. Повышение же концентрации липидов можно выявить путем проведения анализов на их содержание.
Классификация гиперлипидемий
В 1965 году Дональд Фредриксон создал классификацию нарушений липидного обмена. Позже она была принята Всемирной организацией здравоохранения и по сей день остается самой используемой классификацией международного стандарта.
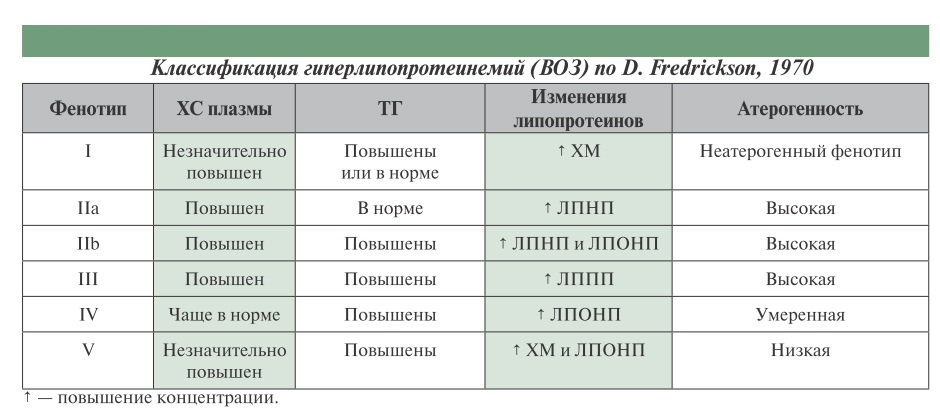 Классификация гиперлипидемии по Фредриксону
Классификация гиперлипидемии по Фредриксону Существуют следующие виды заболевания «гиперлипидемия»:
- Первый вид (I) – наиболее редкий. Для него характерна недостаточность липопротеинлипазы (ЛПЛ) или нарушение в белке-активаторе на фоне повышенного содержания хиломикронов. Данный вид патологии не связан с атеросклеротическими заболеваниями, но ведет к дисфункции поджелудочной железы. Лечится посредством диеты, основанной на резком ограничении объема потребляемых жиров.
- Гиперлипидемия второго типа (II) – наиболее распространенная разновидность заболевания. Основное отличие кроется в повышении холестерина ЛПНП. При этом данную патологию подразделяют на 2 вида: IIa и IIb. Гиперлипидемия подтипа IIа несет наследственный характер либо возникает в результате неправильного питания. В случае наследственного фактора возникновение патологии обусловлено мутацией гена ЛПНП-рецептора или апоВ. К подтипу болезни IIb относятся наследственная смешанная гиперлипидемия и смешанная вторичная гиперлипидемия. В таком случае наблюдается повышенное содержание триглицеридов в составе ЛПОНП.
- Третья форма заболевания (III) встречается реже, но от этого не менее опасна. Концентрация ЛППП в плазме крови повышается, провоцируется возникновение атеросклеротических бляшек. Часто люди, страдающие этим видом болезни, склонны к развитию подагры и ожирения.
- Для четвертого типа гиперлипидемии (IV) характерно высокое содержание триглицеридов в крови. В процессе исследований было установлено повышение ЛПОНП. К группе риска по данной патологии относятся люди среднего возраста, страдающие от ожирения, диабета и дисфункции поджелудочной железы.
- Пятый тип патологии (V) схож с первым, так как характеризуется высоким показателем хиломикронов, однако этому случаю сопутствует увеличение концентрации ЛПОНП. Возможно развитие тяжелой формы дисфункции поджелудочной железы.
 Липопротеины, их функции и расшифровка аббревиатур
Липопротеины, их функции и расшифровка аббревиатур Причины заболевания
Причины гиперлипидемии имеют генетическое обоснование либо кроются в неправильном образе жизни и некачественном питании. Механизм возникновения заболевания чаще связан с наследственной предрасположенностью, поэтому патология может проявить себя даже в юном возрасте. Неправильное питание с высоким уровнем жиров становится причиной развития болезни значительно реже, хотя такой вариант не исключен.
Выделяется две группы факторов, предрасполагающих к развитию недуга. Первая из них – неконтролируемые:
- наследственность;
- возраст (пожилые люди чаще подвержены патологии);
- мужской пол (по статистике мужчины чаще встречаются с данным заболеванием).
Вторая – факторы, которые можно контролировать. Чаще всего они связаны с образом жизни и наличием вредных привычек у человека:
- гиподинамия;
- применение некоторых лекарственных препаратов;
- постоянное переедание, употребление высококалорийной пищи;
- сахарный диабет и нарушения гормонального характера.
Гиперлипидемия может быть обнаружена у женщин в период беременности. Объясняется это физиологическими изменениями женского организма в процессе вынашивания ребенка, и с течением времени показатель нормализуется. Весомый вклад в развитие заболевания вносят вредные привычки: злоупотребление алкогольными напитками и курение. Поэтому важно вести здоровый образ жизни и стараться соблюдать правила сбалансированного питания.
 Факторы, снижающие риск патологии
Факторы, снижающие риск патологии Лечение и профилактика
При гиперлипидемии главной и наиболее эффективной стратегией лечения и профилактики становится корректировка образа жизни. Увеличение физической нагрузки, соблюдение принципов здорового питания и отказ от вредных привычек – залог успеха в борьбе с заболеванием.
Что касается рациона, обязательным условием становится полное исключение продуктов быстрого приготовления и фаст-фуда. Подобная пища перенасыщена углеводами и не приносит организму никакой пользы. Диета ни в коем случае не подразумевает под собой полного исключения жиров из меню, ведь они необходимы для полноценной работы всех внутренних систем и органов. Но важно минимизировать потребление продуктов питания с высоким содержанием насыщенных жиров и холестерина.
 Сбалансированное питание
Сбалансированное питание В случаях, когда исправления образа жизни и питания недостаточно, специалисты прибегают к помощи медикаментов. В основном используются фибраты и статины. Применяют никотиновую кислоту, иногда лечение гиперлипидемии дополняют приемами витамина В5. В исключительно тяжелых случаях может надобиться процедура очищения крови и лазерное облучение.
Совет! При наличии родственников, страдающих заболеваниями, связанными с сердечно-сосудистой системой, для исключения гиперлипидемии специалисты рекомендуют взять за правило периодически проходить обследование на предмет концентрации липидов в плазме крови.
Еще:
Значение липидов в жизнедеятельности человеческого организма и их функции
И все же гиперлипидемия является фактором риска для развития сердечнососудистых заболеваний, особенно атеросклероза и нуждается в контроле, коррекции и лечении.
Типы гиперлипидемий
Классификация типов гиперлипидемий была разработана Дональдом Фредиксоном в 1965 году и была принята Всемирной организацией здравоохранения в качестве международного стандарта. Она используется до сих пор. Согласно классификации Фредиксона, существует пять типов гиперлипидемий.
Тип I. Это редкий тип гиперлипидемии, развивается при недостаточности липопротеинлипазы или дефекте в белке-активаторе липопротеинлипазы. При этом типе заболевания повышается уровень хиломикронов (липопротеины, которые переносят липиды из кишечника в печень). Гиперлипидемия усугубляется после приема жирной пищи и снижается после ограничения жиров, поэтому основное лечение - это назначение диеты.
Тип II. Распространенный тип гиперлипидемии, при котором повышается уровень липопротеинов низкой плотности. Подразделяется на два подтипа в зависимости от наличия высоких триглицеридов, которые при лечении требуют дополнительного назначения гемфиброзила. Гиперлипидемия этого типа приводит к развитию атеросклероза послелет и может стать причиной инфаркта в возрастедет у мужчин илет у женщин.
Тип III. Тип гиперлипидемии, который еще называют дис-бета-липопротеиненией. Заболевание характеризуется наследственными причинами, и связан с дефектом Аполипопротеина E, а также характеризуется повышением уровня липопротеинов повышенной плотности. Носители гиперлипидемии склонны к ожирению, подагре, легкой форме сахарного диабета и входят в группу риска по атеросклерозу.
Тип IV. Тип гиперлипидемии, для которого характерна повышенная концентрация триглицеридов. Их уровень повышается после приема углеводов и алкоголя. На фоне этого синдрома может развиться атеросклероз, ожирение, сахарный диабет и панкреатит.
Тип V. Тип гиперлипидемии, похожий на первый, но в отличие от него повышается не только уровень хиломикронов, но и липопротеинов очень низкой плотности. Поэтому, как и в случае с первым типом, содержание жиров в крови подскакивает после приема жирной и углеводной пищи. Гиперлипидемия этого типа чревата развитием тяжелого панкреатита, который развивается на фоне приема слишком жирной пищи.
Помимо этой классификации существуют еще два типа гиперлипидемии - гипо-альфа-липопротеинемия и гипо-бета-липопротеинемия.
Симптомы
Гиперлипидемия протекает в основном бессимптомно и чаще всего выявляется в ходе общего биохимического анализа крови. Профилактический анализ на уровень холестерина должен проводиться с 20-летнего возраста не реже чем раз в пять лет. Иногда при гиперлипидемии в сухожилиях и коже больного образуются жировые тела, которые называют ксантомами. Патологическим симптомом может служить увеличение печени и селезенки, а также признаки панкреатита.
Причины заболевания
Уровень липидов в крови зависит от ряда факторов, к которым относят наличие насыщенных жирных кислот и холестерина в ежедневном рационе, вес тела, уровень физической активности, возраст, диабет, наследственность, прием лекарственных препаратов, нарушения артериального давления, заболевания почек и щитовидной железы, курение и прием алкогольных напитков.
Лечение гиперлипидемии
В зависимости от типа гиперлипидемии может быть назначена либо одна только диета с повышением физических нагрузок, либо специфическая комбинация препаратов, выбор которых может осуществлять только лечащий врач. Лечение гиперлипидемии почти всегда сопровождается диетой с пониженным содержанием жиров и контролем за уровнем липидов в крови. Для снижения уровня холестерина и триглицеридов назначается курс лечебной физкультуры, направленный на снижение веса. На самочувствии больного хорошо сказывается ликвидация вредных привычек, а также терапевтические очищающие процедуры.
Лечение гиперлипидемии может включать статины, которые снижают уровень холестерина в крови, и благодаря которым холестерин не откладывается в печени. Дополнительно могут быть назначены фибраты и желчегонные препараты. При лечении гиперлипидемии хорошо зарекомендовал себя витамин В5.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Записаться на прием к врачу
При использовании материалов сайта активная ссылка обязательна.
Информация, представленная на нашем сайте, не должна использоваться для самостоятельной диагностики и лечения и не может служить заменой консультации у врача. Предупреждаем о наличии противопоказаний. Необходима консультация специалиста.
Что же произошло?
Тип V. Тип гиперлипидемии, похожий на первый, но в отличие от него повышается не только уровень хиломикронов, но и липопротеинов очень низкой плотности. Лечение гиперлипидемии зависит от уровня липидов в крови, имеющегося риска развития сердечных заболеваний и общего состояния здоровья.
Кроме этого, некоторые гиперлипидемии влияют на развитие острого панкреатита. Эта гиперлипидемия может быть спорадической (в результате неправильного питания), полигенной или наследственной.
Лечение этой гиперлипидемии включает изменение питания как основной компонент терапии. Эта форма гиперлипидемии проявляется увеличением хиломикрон и ЛППП, поэтому называется ещё дис-бета-липопротеинения. В данной статье поговорим о том, что такое гиперлипидемия, опишем симптомы этого явления и разберемся, как лечат это заболевание. Первичная гиперлипидемия наследуется генетически, однако генетический дефект обнаруживается лишь у небольшого числа пациентов с атеросклерозом.
Диагностика гиперлипидемии
Гиперлипидемия - это группа нарушений, характеризующихся повышением уровня холестерина крови, особенно его фракций ЛПНП и/или триглицеридов. Считается, что гиперлипидемия наследуется от родителей, но на ее развитие влияют следующие факторы: определенные заболевания и лекарственные препараты, неправильное питание и алкоголь.
Все это лишь ухудшает течение гиперлипидемии. Если у пациента обнаружена гиперлипидемия, его направляют к кардиологу, неврологу, сосудистому хирургу, в зависимости от наиболее пораженных атеросклерозом органов. И все же гиперлипидемия является фактором риска для развития сердечнососудистых заболеваний, особенно атеросклероза и нуждается в контроле, коррекции и лечении. Классификация типов гиперлипидемий была разработана Дональдом Фредиксоном в 1965 году и была принята Всемирной организацией здравоохранения в качестве международного стандарта.
Тип I. Это редкий тип гиперлипидемии, развивается при недостаточности липопротеинлипазы или дефекте в белке-активаторе липопротеинлипазы. При этом типе заболевания повышается уровень хиломикронов (липопротеины, которые переносят липиды из кишечника в печень). Гиперлипидемия этого типа приводит к развитию атеросклероза послелет и может стать причиной инфаркта в возрастедет у мужчин илет у женщин. Носители гиперлипидемии склонны к ожирению, подагре, легкой форме сахарного диабета и входят в группу риска по атеросклерозу.
Как лечить гиперлипидемию?
Помимо этой классификации существуют еще два типа гиперлипидемии - гипо-альфа-липопротеинемия и гипо-бета-липопротеинемия. Для гиперлипидемии I типа характерно высокое содержание триглицеридов в крови, в том числе хиломикронов. Однако чаще всего этим термином означают повышенный уровень в крови холестерина и триглицеридов, которые относятся к липидам. В большинстве своем гиперлипидемия является следствием образа жизни, привычной диеты или принимаемых препаратов.
В данной ситуации пациент может иметь нормальный вес, гиперлипидемией страдают так же и его родственники. Чем выше риск развития у Вас заболеваний сердца, тем интенсивнее проводимое лечение гиперлипидемии. Это ЛПНП - липопротеины низкой плотности («плохой холестерин»), ЛПВП - липопротеины высокой плотности («хороший холестерин»), общий холестерин и триглицериды.
Основной целью лечения гиперлипидемии является снижение уровня «плохого холестерина» - липопротеинов низкой плотности. Чаще всего кандидатами на медикаментозное лечение являются мужчины старше 35 лет и женщины в период менопаузы. Избыточный вес также способствует повышению в крови уровня липопротеинов низкой плотности и понижению липопротеинов высокой плотности.
Что такое и чем опасна гиперлипидемия?
Курение является также одним из основных факторов гиперлипидемии и атеросклероза, поэтому рекомендуется сразу же бросить курение, как только у Вас выявлена гиперлипидемия. Все перечисленные мероприятия способствуют нормализации уровня липидов в крови и предупреждению развития сердечно-сосудистых заболеваний. Эта частая патология, называемая также семейной комбинированной гиперлипидемией, наследуется как аутосомный доминантный признак.
Повышение уровня холестерина и/или триглицеридов в плазме обнаруживается в пубертатном возрасте и сохраняется на протяжении всей жизни больного. Гиперлипидемию смешанного типа обнаруживают примерно у 10 % всех больных с инфарктом миокарда.
Диабет, алкоголизм и гипотиреоз усиливают выраженность гиперлипидемии. Диагностика. Не существует ни клинических, ни лабораторных методов, которые позволили бы с уверенностью диагностировать гиперлипидемию множественного типа у больного с гиперлипидемией. Однако гиперлипидемию множественного типа следует подозревать у каждого больного с легкой степенью гиперлипопротеинемии, тип которой меняется во времени.
Гиперлипидемия (гиперлипопротеинемия, дислипидемия) - аномально повышенный уровень липидов и/или липопротеинов в крови человека. Гиперлипидемия - не болезнь, а комплекс симптомов и состояний. В детстве гиперлипидемия отсутствует. Различают пять типов наследственной, или первичной гиперлипидемии. Сама по себе гиперлипидемия никак не проявляется. Тип III. Тип гиперлипидемии, который еще называют дис-бета-липопротеиненией.
Заболевания, связанные с изменениям уровня холестерина
Как уже отмечалось ранее, для здоровья вредно как повышение, так и понижение уровня холестерина. В этой части книги будут рассмотрены основные заболевания, связанные с нарушениями липидного обмена, и методы их диагностики.
Избыток холестерина
Гиперлипидемия
Повышенное содержание липидов - триглидеридов и холестерина - в крови называется гиперлипидемией. Это состояние часто бывает обусловлено наследственностью.
Различают пять типов наследственной, или первичной гиперлипидемии.
Для гиперлипидемии I типа характерно высокое содержание триглицеридов в крови, в том числе хиломикронов. Это может привести к развитию панкреатита.
Диагноз «гиперлипидемия II типа» ставится в случаях высокого содержания в крови липопротеидов низкой плотности.
Уровень триглицеридов в крови может быть либо нормальным (тип Па), либо повышенным (тип Пб). Клинически заболевание проявляется атеросклеротическими нарушениями, иногда развивается ишемическая болезнь сердца (ИБС). При таком состоянии у мужчин старше 40 лет и женщин старше 55 лет нередко случаются инфаркты.
Гиперлипидемией III типа называется повышенное содержание в крови липопротеидов очень низкой плотности и триглицеридов. Они накапливаются в крови вследствие нарушения превращения ЛПОНП в ЛПНП. Этот тип заболевания часто сочетается с различными проявлениями атеросклероза, в том числе с ИБС и поражением сосудов ног. У таких пациентов наблюдается склонность к подагре и сахарному диабету.
Гиперлипидемия IV типа - превышение содержания триглицеридов в крови при нормальном или слегка повышенном уровне холестерина - является фактором риска атеросклероза, ожирения и легкой формы сахарного диабета.
Гиперлипидемия V типа - неспособность организма использовать и выводить триглицериды, поступающие с пищей, - может быть как наследственной, так и обусловленной нездоровым образом жизни (злоупотреблением алкоголем, неправильным питанием и т. д.). Ишемической болезни сердца при данном типе гиперлииидемии не наблюдается.
Однако эта классификация не охватывает все возможные варианты отклонений от нормы в содержании липидов и ЛП в плазме крови. В частности, она не учитывает изменения концентрации ЛПВП, пониженное содержание которых является независимым фактором риска развития атеросклероза и ИВС, а повышенное, наоборот, выполняет роль защитного фактора.
Причины повышенного содержания триглицеридов в крови могут быть следующими:
Слишком высокая калорийность или несбалансированность пищевого рациона;
Прием некоторых лекарств (эстрогенов, оральных контрацептивов, кортикостероидов и т. д.).
Лечение гиперлипидемии
Холестерин на сосудах - причина гиперлипидемии
Гиперлипидемии встречаются часто: почти у 25% взрослого населения уровень холестерина в плазме превышает 5 ммоль/л. Поскольку при этом повышается риск сердечно-сосудистых заболеваний, своевременное лечение гиперлипидемии является очень важным. При обследовании больного с гиперлипидемией в первую очередь следует исключить ее вторичное происхождение, т. е. установить причины, например заболевания печени и билиарной системы, ожирение, гипотиреоз, сахарный диабет, неправильное питание и злоупотребление алкоголем. В большинстве случаев гиперлипидемии многофакторны, т. е. обусловлены как внешними причинами, так и генетической предрасположенностью. Некоторые формы гиперлипидемий первичны, генетически обусловлены. В основе их классификации лежит именно этот факт. При подтверждении диагноза гиперлипидемии следует обследовать всех членов семьи больного.
Факторы риска
У большинства больных гиперлипидемия может быть скорригирована только соответствующей диетой. Значительные усилия в клиниках при лечении направлены на устранение у больных с нарушениями липидного обмена других факторов риска, таких как гипертензия, сахарный диабет, заболевания щитовидной железы, курение, а также на коррекцию нарушенного липидного обмена. Применение препаратов, снижающих уровень липидов в крови, оправдано лишь у сравнительно небольшого числа больных с большими изменениями в липидном профиле с целью снижения риска развития ишемической болезни сердца.
Биохимическая диагностика основана на результатах анализа крови, взятой у больного через 14 ч после еды. Если стоит вопрос о лечении в течение всей жизни больного, исследование повторяют 2-3 раза с недельным интервалом. У больных с рецидивирующим инфарктом миокарда и при других тяжело протекающих заболеваниях концентрация триглицеридов в плазме увеличена, а холестерина уменьшена. Липидный профиль у них не стабилен в течение 3 мес после острого периода заболевания. Однако показатели, полученные в первые 24 ч после развития патологического процесса, когда еще не успели произойти существенные изменения метаболизма, можно считать достаточно информативными.
Липопротеиды и гиперлипидемия
Поступающие с пищей триглицериды в кровеносном русле превращаются в хиломикроны, количество которых в процессе липолиза прогрессивно уменьшается. Этот процесс осуществляется с участием фермента липопротеинлипазы, связанного с эндотелием капилляров в определенных тканях, в том числе в жировой, скелетных мышцах и миокарде. Жирные кислоты, высвобождающиеся в процессе липолиза, поглощаются тканями, а оставшиеся хиломикроны элиминируются печенью. Эндогенные триглицериды синтезируются печенью и циркулируют в связанном с липопротеидами очень низкой плотности (ЛОНП) состоянии. Из кровотока они устраняются с участием того же липолитического механизма, который участвует в элиминации экзогенных триглицеридов. Образующиеся в процессе метаболизма триглицеридов липопротеиды низкой плотности (ЛНП) представляют собой основную систему доставки холестерина в ткани у человека. Это довольно небольшого размера молекулы, которые, проходя через сосудистый эндотелий, связываются со специфическими рецепторами, обладающими высоким сродством к ЛНП на клеточных оболочках, и проникают в клетки путем пиноцитоза. Внутриклеточный холестерин необходим для роста и восстановления мембранных структур, а также для образования стероидов.
Липопротеиды высокой плотности (ЛВП) - богатые холестерином частицы, выполняющие функцию транспортных посредников, мобилизующих периферический холестерин, например из сосудистой стенки, и переносящих его в печень для элиминации. Таким образом, они осуществляют функцию протекторов при ишемической болезни сердца.
Типы гиперлипидемии
Различают несколько типов гиперлипидемии. Тип 1 (встречается редко) характеризуется высоким уровнем хиломикронов и триглицеридов в крови вследствие дефицита липопротеинлипазы и сопровождается болями в животе, панкреатитом и ксантоматозными высыпаниями.
Тип 2а (встречается часто) характеризуется большой концентрацией в крови как ЛНП, так и холестерина и ассоциируется с риском ишемической болезни сердца. Эти больные составляют 0,2% в популяции, и семейная гиперхолестеринемия у них наследуется по гетерозиготному моногенному типу, которая приводит к преждевременному развитию тяжело протекающих заболеваний сердца и ксантоматоза.
Тип 2б (встречается часто) характеризуется большой концентрацией ЛНП и ЛОНП, холестерина и триглицеридов в крови и ассоциируется с риском ишемической болезни сердца.
Тип 3 (встречается редко) характеризуется высоким уровнем так называемых флотирующих 3-липопротеидов, холестерина и триглицеридов в крови вследствие наследственной аномалии апо-липопротеида, сочетается с ксантоматозом на ладонных поверхностях, ишемической болезнью сердца и заболеваниями периферических сосудов.
Тип 4 (встречается часто) характеризуется высоким уровнем в крови ЛОНП и триглицеридов, может сопровождаться ожирением, диабетом и алкоголизмом, ведет к развитию ишемической болезни сердца и заболеваний периферических сосудов.
Тип 5 (встречается редко) характеризуется высоким уровнем в крови хиломикронов, ЛОНП и триглицеридов. Отчасти эти метаболические изменения могут быть следствием злоупотребления алкоголем или сахарного диабета. У больных этого типа нередко развиваются панкреатиты.
Препараты для лечения гиперлипидемии
Холестирамин (Квестран) выпускается в виде пакетов, содержащих по 4 г препарата, и представляет собой ионообменную смолу, связывающую в кишечнике желчные кислоты. Образовавшиеся в печени из холестерина желчные кислоты попадают в кишечник с желчью и реабсорбируются в верхних отделах тонкого кишечника. Всего в организме содержится 3-5 г желчных кислот, но в связи с кишечно-печеночной рециркуляцией, которая совершается 5-10 раз в день, в кишечник ежедневно попадает в среднем 20-30 г желчных кислот. Связываясь с холестирамином, они выводятся с каловыми массами и истощение их запасов в депо стимулирует превращение желчных кислот в холестерин, в результате чего уровень последнего, в частности ЛНП, в плазме снижается на 20-25%. Однако у некоторых больных в печени может компенсаторно усиливаться биосинтез холестерина. Суточная доза холестирамина составляет 16-24 г, но иногда для коррекции липидного профиля требуется до 36 г/сут. Такая доза слишком большая (9 пакетов по 4 г в день), что неудобно для больных. Почти у половины из них, принимающих холестирамин, развиваются побочные эффекты (запор, иногда анорексия, вздутие живота, реже диарея). Поскольку препарат связывает анионы, то при комбинированном применении с варфарином, дигоксином, тиазидовыми диуретиками, фенобарбиталом и гормонами щитовидной железы следует учитывать, что всасываемость их снижается, поэтому эти лекарственные средства следует принимать за час до приема холестирамина.
Колестипол (Колестид) аналогичен холестирамину.
Никотиновая кислота (выпускается по 100 мг) снижает уровень холестерина и триглицеридов в плазме. Возможно, действие ее обусловлено антилиполитическим эффектом в жировой ткани, в результате чего снижается уровень неэстерифицированных жирных кислот, представляющих собой субстрат, из которого в печени синтезируются липопротеиды. Для лечения больных с гиперлипидемией используют 1-2 г никотиновой кислоты 3 раза в день (в норме потребность в ней организма составляет менее 30 мг/сут). При этом у больного часто краснеет кожа лица и нарушается функция пищеварительного тракта. При постепенном увеличении дозы в течение 6 нед побочные реакции менее выражены и к ним развивается толерантность.
Никофураноза (тетраникотиноилфруктоза, Брадилан), эфир фруктозы и никотиновой кислоты, возможно, лучше переносится больными.
Клофибрат (Атромид; выпускается по 500 мг) ингибирует синтез липидов в печени, снижая уровень холестерина в плазме на 10-15%. У больных с гиперлипидемией 3 типа эффект может быть в два раза более выраженным. Клофибрат легко всасывается в пищеварительном тракте и в значительной степени связывается с плазменными протеинами. Его действие прекращается в результате метаболизма в печени, кроме того, он в неизмененном виде экскретируется с мочой. В количестве 500 мг его принимают 2-3 раза в день после еды. Побочные эффекты выражены слабо, но иногда развивается острая миалгия, особенно при гипопротеинемических состояниях, таких как нефротический синдром, когда концентрация свободного вещества необычно велика. Результаты контролируемого исследования с плацебо, в котором участвовалибольных, свидетельствуют о том, что при использовании клофибрата с целью первичной профилактики инфаркта миокарда частота развития инфарктов миокарда была на 25% ниже у больных, получавших активный препарат. Однако неожиданностью оказалось увеличение частоты летальных исходов от заболеваний, не связанных с ишемической болезнью сердца, что осталось без объяснения (доклад Комитета ведущих исследователей. Br. Heart J., 1978; Lancet, 1984). У больных, принимавших клофибрат, увеличивалась частота калькулезного холецистита, требовавшего хирургического лечения. При комбинированном применении с антикоагулянтами для приема внутрь, фуросемидом и производными сульфомочевины может происходить взаимодействие в результате их конкуренции с клофибратом за связь с плазменными альбуминами. В связи с этим увеличивается концентрация в крови фармакологически активных не связанных с белком соединений, что приводит к усилению эффектов указанных препаратов при назначении их в терапевтических дозах. Во многих странах клофибрат в качестве гиполипидемического средства запрещен для длительного применения.
Бензафибрат (Безалип) по действию сходен с клофибратом. Он снижает уровень в плазме триглицеридов и холестерина.
Пробукол (Лурселл) увеличивает экскрецию желчных кислот и снижает биосинтез холестерина, в результате чего уменьшается концентрация липидов в плазме как низкой, так и высокой плотности, обладающих протекторными свойствами. Обычно препарат хорошо переносится больными, но у некоторых из них развиваются расстройства со стороны пищеварительного тракта и боли в животе.
Лечение гиперлипидемии в зависимости от ее типа
Лечение при гиперлипидемии следует проводить с учетом некоторых общих положений. Во-первых, необходимо вначале попытаться воздействовать на любую патологию, способную вызывать нарушение липидного обмена, например сахарный диабет, гипотиреоз.
Во-вторых, корригируют диету: а) уменьшают количество потребляемых калорий при избыточной массе тела до ее нормализации (разумеется, необходимо уменьшить потребление алкоголя и жиров животного происхождения); прекращение употребления алкоголя сопровождается снижением уровня триглицеридов в крови; б) больные, у которых не снижается масса тела или она уже соответствует норме, должны употреблять в пищу меньшее количество жиров, жиры животного происхождения следует заменить на полиненасыщенные жиры или масла. Соблюдение специальной диеты, например исключение из нее яичного желтка, сладостей, мяса, необязательно, так как достаточно эффективно уменьшение потребления жиров.
В-третьих, при определенных типах гиперлипидемий рекомендуется проводить соответствующее лечение.
Тип 1 (иногда тип 5). Уменьшают количество пищевых жиров до 10% от общего количества потребляемых калорий, чего можно достичь частичной заменой жиров на триглицериды со средней длиной цепи, которые, не поступая в общий кровоток в составе хиломикронов, попадают непосредственно в печень через воротную систему.
Тип 2а. Обычно гиперлипидемия корригируется при соблюдении диеты, но при наследственной форме практически всегда необходимо назначать ионообменные смолы (холестирамин или колестипол), а часто и другие средства.
Типы 2б и 4. Как правило, больные страдают ожирением, диабетом, алкоголизмом, у них отмечаются погрешности в питании. Эти нарушения могут быть скорригированы при соблюдении диеты. В резистентных случаях дополнительно назначают никотиновую кислоту, клофибрат или безафибрат.
Тип 3. Обычно больным достаточно соблюдать диету, но иногда им приходится назначать высокоэффективные при этом типе гиперлипидемии препараты клофибрат или безафибрат. К трудно корригируемым относятся наследственные гиперлипидемии типа 2а и тяжело протекающие типы 3, 4 и 5; эти больные должны быть обследованы специалистом.
Что нужно сделать после прочтения этой статьи? Если Вы страдаете гиперлипидемией, в первую очередь постарайтесь изменить свой образ жизни, а затем по рекомендации врача подбирайте препарат. Если Вам за 40 и Вы не знаете свой холестериновый статус, не поленитесь сдать анализ крови. Возможно, своевременно начатое лечение гиперхолестеринемии станет важным методом профилактики сердечно-сосудистых заболеваний. Будьте здоровы!
2 комментария
Мой диагноз - гиперлипидемия и атеросклероз сосудов. Правда до ИБС пока не дошло, но состояние коронарных сосудов тоже не идеальное. Пришлось сразу же бросить курить, алкоголь исключить, жирную еду сократить - результат был не таким уж и эффективным. ЛПНП правда не повысилось, но и не понизилось. Вместе с этим назначили статины - действовало по разному. Иногда было не по себе, в особенности от симвастатина. Но продолжаю принимать - теперь это Розувастатин-СЗ. Все дало отличные результаты - ЛПНП - 4,1, лекарство принимаю курсами, переношу хорошо.
Розувастатин Северная Звезда принимаю после инфаркта каждый день, вдобавок кардиомагнил.
Гиперлипидемия: что это такое, почему возникает, чем опасна и как лечить?
Синдром гиперлипидемии развивается при многих заболеваниях, делает их течение более тяжелым и приводит к развитию осложнений. Профилактика и лечение гиперлипидемии очень важны для предупреждения атеросклероза, нормального функционирования органов, продолжительной и активной жизни.
Что такое липиды, липопротеиды и гиперлипидемия?
Бытует мнение, что жиры вредны для организма. Это совсем не так. Жиры являются важнейшим составным элементом всех живых организмов, без которых невозможна жизнь. Они являются главной «энергетической станцией», вырабатывают при химических реакциях энергию, необходимую для обмена веществ, обновления клеток.
Вредными жиры становятся, когда их содержание избыточно, особенно отдельные виды, которые приводят к атеросклерозу и другим заболеваниям - липиды низкой плотности, или атерогенные. Все жировые вещества в организме подразделяются на 2 группы по своему химическому составу:
Липиды
Название происходит от греческого lipos - жир. Это целая группа жирообразующих веществ в организме, включающая:
- жирные кислоты (насыщенные, мононенасыщенные, полиненасыщенные);
- триглицериды;
- фосфолипиды;
- холестерин.
Жирные кислоты, о которых всем известно и которые играют большую роль в развитии атеросклероза - именно насыщенные. Они содержатся в животных продуктах. Ненасыщенные кислоты, наоборот, препятствуют развитию атеросклероза, содержатся в растительных маслах, морепродуктах (омега 3, омега 6, омега 9 и другие).
Триглицериды - это нейтральные жиры, производные глицерина, являющиеся основными поставщиками энергии. Их повышенное содержание способствует развитию заболеваний. Фосфолипиды содержат остаток фосфорной кислоты, они необходимы для поддержания нервной ткани.
Наконец, всем известный холестерин - главный виновник многих болезней, и самой распространенной «болезни века» - атеросклероза. Он бывает 2-х видов: высокой плотности, или «хороший холестерин», и низкой плотности, или «плохой холестерин». Именно он и откладывается в органах, вызывая жировую дистрофию, в сосудах, вызывая нарушение кровообращения.
Липопротеиды
Это - более сложные соединения, включающие липиды и молекулы белка. Они подразделяются на:
- хиломикроны, которые выполняют транспортную функцию, доставляют жир из кишечника к тканям и органам, в том числе способствуют отложению его в подкожной клетчатке;
- липопротеиды различной плотности - высокой (ЛПВП), низкой (ЛПНП), промежуточной (ЛППП) и очень низкой (ЛПНП).
Липопротеиды и липиды низкой плотности, хиломикроны способствуют накоплению жировых веществ, «плохого» холестерина в организме, то есть развитию гиперлипидемии, на фоне которой и развиваются болезни.
Нормальное содержание основных жировых веществ в крови представлено в таблице:
Липопротеиды низкой плотности (ЛПНП)
Липопротеиды высокой плотности (ЛПВП)
Каковы причины гиперлипидемии?
В обмене жиров в организме играют роль многие органы: печень, почки, эндокринная система (щитовидная железа, гипофиз, половые железы), а также влияет образ жизни, питания и так далее. Рекомендуем также изучить информацию о симптомах гиперкалиемии на нашем портале. Поэтому причины гиперлипидемии могут быть следующие:
- неправильное питание, избыточное поступление жировых веществ;
- нарушение функции печени (при циррозе, гепатите);
- нарушение функции почек (при гипертонии, пиелонефрите, почечном склерозе);
- снижение функции щитовидной железы (микседема);
- нарушение функции гипофиза (гипофизарное ожирение);
- сахарный диабет;
- снижение функции половых желез;
- длительный прием гормональных препаратов;
- хроническая алкогольная интоксикация;
- наследственные особенности жирового обмена.
Важно: Не следует думать, что перечисленные причины обязательно ведут к ожирению. Речь идет о гиперлипидемии - повышенном содержании жировых веществ в крови, органах, а не о подкожных жировых отложениях.
Классификация, виды гиперлипидемии
По причинам повышения липидов в организме выделяют 3 вида патологии:
- первичная гиперлипидемия (наследственная, семейная), связанная с генетическими особенностями жирового обмена;
- вторичная, развивающаяся на фоне заболеваний (печени, почек, эндокринной системы);
- алиментарная, связанная с избыточным потреблением жира.
Существует также классификация гиперлипидемии в зависимости от того, какая фракция липидов находится в повышенной концентрации в крови:
- С повышением концентрации триглицеридов.
- С повышенной концентрацией «плохого» холестерина (ЛПНП) - гиперлипидемия 2а типа, наиболее часто встречающаяся.
- С увеличением содержания хиломикронов.
- С повышенной концентрацией триглицеридов и холестерина.
- С повышенной концентрацией триглицеридов, холестерина и хиломикронов.
- С повышением содержания триглицеридов и нормальным содержанием хиломикронов.
Такое распределение важно с клинической точки зрения, то есть врач по анализу крови может ориентироваться, какое заболевание может быть более вероятным у данного пациента. Чаще всего в практике встречается гиперлипидемия смешанного характера, то есть с повышением содержания всех жировых компонентов.
Симптомы и диагностика гиперлипидемии
Сама по себе гиперлипидемия - это не болезнь, а синдром, на фоне которого развиваются другие заболевания. Поэтому она как таковая не имеет никаких симптомов, а проявляются уже вызванные ею заболевания.
Например, повышенная концентрация холестерина приводит к атеросклеротическому поражению кровеносных сосудов - артерий сердца, мозга, почек, конечностей. Соответственно этому появляются и клинические симптомы:
- при атеросклерозе коронарных сосудов - боли в области сердца (приступы стенокардии), одышка, нарушения ритма, в тяжелых случаях может развиться снижение памяти, нарушения чувствительности, расстройства речи, психики, может развиться острое нарушение мозгового кровообращения (инсульт);
- при атеросклерозе сосудов конечностей - боли в мышцах, повышенная зябкость, истончение кожи, ногтей, трофические расстройства, участки некроза на пальцах, гангрена;
- при атеросклерозе почечных сосудов - нарушение клубочковой фильтрации, артериальная гипертония, развитие почечной недостаточности, сморщивание почки.
Ранее мы уже писали о высоком холестерине при беременности и рекомендовали добавить статью в закладки.
Важно: При повышении уровня липидов развиваются не только перечисленные заболевания. Поражаться может практически любой орган за счет атеросклероза питающих его сосудов и жировой дистрофии, например, гиперлипидемия печени.
Диагностика гиперлипидемии проводится по биохимическому анализу крови, в котором учитываются следующие основные показатели:
- холестерин (холестерол) - «плохой», то есть низкой плотности (ЛПНП), его содержание не должно превышать 3,9 ммоль/л, и «хороший», то есть высокой плотности (ЛПВП), его уровень должен быть не ниже 1,42 ммоль/л;
- общий холестерин - не должен превышать 5,2 ммоль/л;
- триглицериды - не должны превышать 2 ммоль/л.
Также учитывается коэффициент атерогенности (КА), то есть вероятности развития атеросклероза. Он рассчитывается следующим образом: от общего холестерина вычитают ЛПВП, затем полученную сумму делят на ЛПВП. В норме КА должен быть меньше 3. Если КА равен 3-4, то у пациента имеется небольшой риск развития атеросклероза, если 5 и более - это высокая степень вероятности развития инфаркта, инсульта.
При выявлении в крови гиперлипидемии проводится полное обследование пациента: ЭКГ, эхография сердца, энцефалография, контрастная ангиография, УЗИ печени, почек, исследование эндокринной системы.
Чем лечат гиперлипидемию?
Комплекс лечения гиперлипидемии состоит из 4-х основных компонентов: диетотерапии, приема статинов (препаратов, снижающих уровень холестерина), очищающих процедур и повышения физической активности.
Диетотерапия
Питание при гиперлипидемии должно содержать минимум жира - не более 30%. Рекомендуется замена животных жиров на растительные масла, причем не рафинированные, содержащие полиненасыщенные жирные кислоты (подсолнечное, оливковое, льняное, кунжутное). Их рекомендуется принимать в сыром виде, то есть без термической обработки. Также следует сократить количество углеводов - сладких блюд, мучных и кондитерских изделий.
Пища должна содержать большое количество грубой клетчатки - не менеег в сутки, она содержится в сырых овощах и фруктах, зерновых кашах, бобовых, зелени, а также в них много витаминов и микроэлементов. Рекомендуется в качестве жиросжигающих продуктов артишоки, ананас, цитрусовые, сельдерей. Противопоказан алкоголь, который содержит большое количество углеводов.
Статины
Это целая группа препаратов, которые блокируют фермент ГМГ-КоА-редуктазу, необходимую для синтеза холестерина. Практика показала, что регулярный прием статинов снижает на 30-45% количество инфарктов, инсультов. Наиболее популярными являются симвастатин, ловастатин, розувастатин, флувастатин и другие.
Очищение организма
Имеется в виду очищение от накопившихся токсинов, избытка пищевых веществ. Рекомендуется периодический прием сорбентов, которые также в большом выборе. Это активированный уголь, сорбекс, энтеросгель, полисорб, атоксол и другие. Отлично зарекомендовал себя хитозан - препарат из порошка панциря ракообразных, хорошо адсорбирующий и выводящий из кишечника молекулы жира.
В тяжелых случаях гиперлипидемии в условиях стационара проводят экстракорпоральное очищение крови. Венозная система пациента подключается к аппарату с множеством мембран-фильтров, проходит через них и возвращается обратно, уже очищенная от «плохих» липидов.
Важно: Прием сорбентов следует согласовывать с врачом. Избыточное увлечение ими может привести к выведению из организма, кроме жира и токсинов, полезных и нужных веществ.
Повышение физической активности
ЛФК при гиперлипидемии - обязательное условие для улучшения кровообращения, выведения липидов и уменьшения оседания их в сосудах и органах. Также любые занятия спортом, игры, пешие прогулки, езда на велосипеде, посещение бассейна, просто гигиеническая зарядка по утрам - каждый может выбрать для себя по своему вкусу и возможностям. Главное, устранить гиподинамию.
Возможна ли профилактика?
Если только гиперлипидемия не связана с органической патологией, наследственностью и гормональными нарушениями, то предупредить ее вполне реально. И эта профилактика не является «открытием Америки», а состоит из нормализации питания, отказа от вредных привычек, застолий и гиподинамии, повышения физической активности.
Статистика говорит о том, что в большинстве случаев гиперлипидемия имеет алиментарный (пищевой) и возрастной характер. Поэтому и профилактика ее в большинстве случаев вполне реальна. Даже в пожилом и преклонном возрасте можно избежать патологии.
Гиперлипидемия - это синдром, возникающий при многих заболеваниях, а также приводящий к развитию тяжелых заболеваний. Регулярное обследование и лечение, а также профилактические меры помогут избежать серьезных последствий.
Гиперлипидемия – это повышение одного или нескольких липидов и/или липопротеинов в крови. Так обычно называют высокий уровень холестерина. Одна треть взрослых американцев имеют гиперлипидемию, только каждый третий из них контролируют ее. Наличие гиперлипидемии удваивает риск развития заболеваний сердца.
Генетическая предрасположенность, курение, ожирение, неправильное питание, малоподвижный образ жизни – все это может привести к гиперлипидемии. Хотя у нее нет симптомов, ее можно обнаружить с помощью простого анализа крови.
Краткие факты о гиперлипидемии
- Гиперлипидемия – это основной фактор риска развития сердечно-сосудистых заболеваний, ведущая причина смерти в США.
- Гиперлипидемией также называют высокий уровень холестерина (гиперхолестеринемию) или гипертриглицеридемию.
- Липопротеины низкой плотности – плохие.
- Липопротеины высокой плотности – хорошие.
- Женщины чаще, чем мужчины, имеют высокий уровень холестерина.
- Печень вырабатывает 75% холестерина организма человека.
- Растительные продукты не содержат холестерина.
- Симптомов гиперлипидемии не существует.
- Гипотиреоз может вызвать высокий уровень холестерина.
- Питание с высоким содержанием насыщенных жиров способствует гиперлипидемии.
- Избыточный вес может повышать уровень холестерина.
- Регулярная физическая активность может повысить уровень липопротеинов высокой плотности и снизить уровень липопротеинов низкой плотности.
- 1 человек из 500 людей имеет семейную гиперлипидемию.
Что такое гиперлипидемия?
Гиперлипидемия – это слишком высокое содержание холестерина в крови. Холестерин – это липофильное органическое соединение, которое производится в печени и необходимо для здоровых клеточных мембран, синтеза гормонов и хранения витаминов.
Термин «гиперлипидемия» значит «высокий уровень липидов». Гиперлипидемия включает в себя несколько состояний, но обычно значит, что присутствуют высокие уровни холестерина и триглицеридов.
Даже для правильного функционирования головного мозга необходим холестерин. Он становится проблемой, если вырабатывается или регулярно употребляется с нездоровой пищей слишком много «плохого вида» холестерина.
Холестерин переносится кровью к клеткам в виде липопротеинов, которые могут быть либо низкой плотности (ЛПНМ), либо высокой плотности (ЛПВП). Можно представить, что липопротеин – это транспортное средство, а холестерин – это пассажир.
ЛПВП – это «хорошие» липопротеины, так как они переносят избыток холестерина назад в печень, где он может быть элиминирован. ЛПНП – это «плохие» липопротеины, так как они наращивают избыточный холестерин в крови.
Триглицериды – тип жиров в крови – отличаются от холестерина, но из-за их сильной связи с заболеваниями сердца, их уровень также надо измерять.
При гиперлипидемии часто повышены уровни и ЛПНП, и триглицеридов.
Что вызывает гиперлипидемию?
Причины гиперлипидемии могут быть генетические (семейная или первичная гиперлипидемия) или связанные с неправильным питанием и другими специфическими факторами (вторичная гиперлипидемия).

Повысить уровень «хорошего» холестерина можно, избегая фаст-фуда, нездоровой пищи и обработанного мяса.
Если организм не способен утилизировать или удалить избыточный жир, он аккумулируется в крови. Со временем, это накопление повреждает артерии и внутренние органы. Этот процесс способствует развитию сердечно-сосудистых заболеваний.
При семейной гиперлипидемии повышенный уровень холестерине не связан с вредными привычками, а вызван генетическим расстройством.
Мутантный ген передается от отца или матери, вызывает отсутствие или неправильное функционирование рецепторов ЛПНП, которые накапливаются в крови в опасных количествах.
Некоторые этнические группы, такие как франко-канадцы, христианские ливанцы, африканеры Южной Африки, евреи ашкенази, имеют более высокий риск наследственной гиперлипидемии.
Другими причинами гиперлипидемии могут быть чрезмерное употребление алкоголя, ожирение, побочные эффекты лекарственных средств (таких как гормоны или стероиды), сахарный диабет, заболевание почек, гипотиреоз и беременность.
Признаки и симптомы гиперлипидемии
При семейной гиперлипидемии, у человека могут наблюдаться признаки повышенного холестерина – желтоватые жировые наросты (ксантомы) вокруг глаз или суставов. В противном случае, гиперлипидемия не имеет признаком или симптомов, и, если не определить липидный профиль натощак, высокий уровень холестерина может остаться незамеченным.
Пациент может иметь инфаркт миокарда или инсульт, и только после этого узнать, что у него есть гиперлипидемия.
Избыточные липиды накапливаются в крови со временем, образуя бляшки на стенках артерий и кровеносных сосудов. Эти бляшки суживают просвет сосудов, создавая турбулентный поток крови через них, что приводит к большей нагрузке на сердце для того, чтобы перекачать кровь через суженные области.
Анализы и диагностика гиперлипидемии
Скрининг гиперлипидемии проводится с помощью анализа крови под названием липидный профиль. Важно, чтобы человек ничего не ел и не пил за 9-12 часов до сдачи анализа.
Скрининг надо начинать в возрасте 20 лет, и, если результат в норме, анализ нужно повторять каждые 5 лет. Нормальные показатели липидного профиля перечислены ниже:
- Общий холестерин – меньше чем 200 мг/дл (<5 ммоль/л);
- ЛПНП – меньше чем 100 мг/дл (<3,5 ммоль/л);
- ЛПВП – выше чем 40 мг/дл (> 1 ммоль/л) у мужчин, выше чем 50 мг/дл у женщин (>1,2 ммоль/л) (чем выше, тем лучше);
- Триглицериды – меньше чем 140 мг/дл (<1,7 ммоль/л).
Лечение и профилактика гиперлипидемии
Изменение образа жизни остается лучшей стратегией для профилактики и лечения гиперлипидемии. Это включаем в себя соблюдение здоровой диеты, регулярные физические упражнения, отказ от курения, поддержание нормального веса тела. Кроме того, для некоторых людей показан прием лекарственных средств, известных как статины.

Уровни холестерина ЛПНП могут быть снижены при помощи здоровой диеты, которая включает овсянку, овсяные отруби, продукты с высоким содержанием клетчатки, рыбу, омега-3-жирные кислоты, орехи и авокадо.
Питание
Не обязательно следовать диете с низким содержанием жиров, достаточно уменьшить употребление продуктов с насыщенными жирами, транс-жирами и холестерином.
Питание должно состоять из фруктов и овощей, цельнозерновых продуктов, еда должна содержать много клетчатки.
Фаст-фуд, продукты с высоким содержанием углеводов, любые продукты, которые не имеют хорошей питательной ценности – должны быть ограничены или запрещены.
Вес
Избыточный вес является фактором риска гиперлипидемии и заболеваний сердца. Снижение веса может помочь снизить уровни ЛПНП, общего холестерина и триглицеридов. Это также может повысить уровень ЛПВП, что поможет удалить «плохой» холестерин из крови.
Физическая активность
Отсутствие физической активности является фактором риска заболеваний сердца. Регулярные упражнения и активность может помочь снизить уровни холестерина ЛПНП и повысить уровни холестерина ЛПВП. Это также поможет пациенту похудеть. Людям надо стараться быть физически активными в течение 30 минут по крайней мере 5 дней в неделю. Быстрая ходьба – отличный и легкий выбор для проведения физических упражнений.
Отказ от курения
Курение активирует много проблем, которые способствуют развитию болезней сердца. Оно способствует образованию бляшек на стенках артерий, повышает уровень «плохого» холестерина, стимулирует тромбообразование и воспаление.
Отказ от этой вредной привычки приводит к повышению уровня ЛПВП, что может быть частью снижения риска сердечно-сосудистых заболеваний, которое наблюдается после прекращения курения.
Лекарственные препараты
Наиболее часто используемыми средствами при высоком уровне холестерина являются статины (симвастатин, ловастатин, аторвастатин и розувастатин). Иногда статины не переносятся из-за побочных эффектов (мышечная боль).
Гиперлипидемия – распространенная проблема, которая может привести у серьезным сердечно-сосудистым заболеваниям. Не существует никаких признаков или симптомов высокого уровня холестерина, поэтому людям нужно знать о необходимости проходить скрининговое обследование.
Гиперлипидемию и дальнейшие заболевания сердца можно предупредить и лечить с помощью поддержания здорового образа жизни и использования медикаментов.
Гиперлипидемия - это патологическое состояние, характеризующееся накоплением в крови вредных для организма веществ, а именно холестерина, жиров и триглицерида. В медицине для них чаще всего используется общее название - липиды. Именно от этого термина и произошло название данной патологии.
Общая информация
Гиперлипидемия - это не заболевание, а один из весьма серьезных диагностических синдромов. В клинической практике такая проблема встречается достаточно часто. Многие пациенты в течение длительного времени даже не подозревают о ее существовании, а узнают только в ходе проведения очередного профилактического обследования.
Несмотря на тот факт, что гиперлипидемия диагностируется часто и протекает преимущественно бессимптомно, не следует оставлять ее без внимания. Повышенное содержание в крови жиров, холестерина и триглицеридов влечет за собой развитие многих заболеваний, в том числе и атеросклероза. Именно поэтому пациенты с таким диагнозом нуждаются не только в постоянном контроле, но также и соответствующем лечении.
Основные причины
В отличие от многих наследственных и приобретенных заболеваний, на появление которых невозможно оказать практически никакого влияния, гиперлипидемия - это явный показатель того, какого на практике образа жизни придерживается конкретный человек. Все дело в том, что патология развивается вследствие проникновения в организм тех веществ, которые поступают вместе с пищей. В данном случае речь идет не о разовом употреблении, а о регулярном.

Кроме того, специалисты называют целый ряд факторов, неизбежно приводящих к развитию патологии:
- Гипертоническая болезнь.
- Вредные привычки (курение, употребление алкогольных напитков).
- Заболевания щитовидной железы.
- Наследственная предрасположенность.
- Гиподинамия.
- Нездоровое и несбалансированное питание.
- Ожирение.
Симптомы
Как уже было отмечено выше, гиперлипидемия - это не самостоятельное заболевание, а особый синдром. Именно поэтому о каких-либо его клинических признаках говорить не приходится. Даже повышенная концентрация липидов обнаруживается только во время медицинского обследования. Принимая во факт, врачи настоятельно рекомендуют всем людям старше 20 лет ежегодно делать тест на определение концентрации этих веществ в крови.

Между тем, состояние пациента с течением времени может только усугубляться, провоцируя развитие довольно серьезного заболевания под названием атеросклероз. Как правило, только на этом этапе у больного могут появиться подозрения, что организм работает неправильно, то есть пришло время проверить свое здоровье. Как следствие, диагностируется гиперлипидемия.
Симптомы неспецифического характера могут проявляться в виде увеличения размеров селезенки, а также ксантом (жировые отложения в кожных покровах).
Классификация
Современная классификация данной патологии была разработана в далеком 1965 году Дональдом Фредиксоном. Впоследствии она была рекомендована в качестве основного стандарта. Как подразделяется гиперлипидемия? Классификация:
- Тип I. Диагностируется крайне редко. Возникает преимущественно из-за дефекта в для фермента липопротеинлипазы или вследствие дефицита этого фермента. Наблюдается резкое повышение уровня липидов в крови после приема жирной пищи. Именно поэтому в данном случае основным методом лечения считается нормализация питания.
- Тип II. Это наиболее распространенный вид патологии. Он нередко влечет за собой развитие атеросклероза и даже становится причиной инфаркта миокарда.
- Тип III. Это наследственная гиперлипидемия. Люди, страдающие данной патологией, имеют склонность к развитию подагры, сахарного диабета, а также ожирения.
- Тип IV. В данном случае наблюдается повышенное содержание в крови триглицеридов, причем их количество заметно увеличивается сразу после употребления алкогольных напитков.
- Тип V. Врачи при данной форме отмечают повышенный уровень липопротеинов, причем с чрезмерно низкой плотностью. У пациентов вследствие данной патологии увеличивается риск развития панкреатита.
Также выделяются и иные типы гиперлипидемий. Классификация основана на преимущественном содержании тех или иных веществ в крови, относящихся к данному синдрому. В соответствии с этим выделяют две формы патологии:
- Гипо-бета-липопротеинемия.
- Гипо-альфа-липопротеинемия.
Диагностика
Принимая во внимание тот факт, что патология не имеет ярко выраженной клинической картины, а описанные выше типы гиперлипидемий имеют свои отличия, диагностика должна базироваться исключительно на В зависимости от уровня липидов, их фракции, врач предлагает соответствующую терапию. Кроме того, гематолог должен провести дифференциальную диагностику с иными заболеваниями.

Каким должно быть лечение?
В первую очередь необходимо заметить, что накопившееся в крови липиды сами по себе уже никуда не денутся. Для того чтобы нормализовать их уровень, пациентам рекомендуется кардинально пересмотреть свой образ жизни. Следует уменьшить потребление продуктов с вредным холестерином. Такой шаг позволяет не только улучшить общее состояние, но и свести к минимуму нарушения в работе сердечно-сосудистой системы.
У пациентов с диагнозом "гиперлипидемия" лечение подразумевает под собой соблюдение определенной диеты. Рекомендуется отказаться от вредной пищи, алкогольных напитков, всего жирного и жареного. Рацион должен состоять из приготовленных на пару или запеченых в духовом шкафу блюд. Разрешается употребление постного мяса, рыбы, большого количества свежих овощей и зелени. Не следует забывать о

При сочетании ожирения и данной патологии рекомендуется включить в свою жизнь занятия физкультурой. Первое время даже самая обычная может положительно сказаться на здоровье.
Если по истечении определенного времени анализы так и не пришли в норму, врач чаще всего принимает решение о назначении медикаментозной терапии. Оно, прежде всего, продиктовано большой вероятностью развития сердечных недугов и атеросклероза. Все дело в том, что именно эти заболевания чаще всего сопровождают такую патологию, как гиперлипидемия. Лечение в данном случае включает в себя прием статинов (понижают уровень холестерина в крови), фибратов и желчегонных средств.
Помните, чем раньше будет обнаружена данная патология и назначено лечение, тем быстрее пойдет выздоровление. Будьте здоровы!
Гиперлипидемия
ЧТО ТАКОЕ ГИПЕРЛИПИДЕМИЯ?
Гиперлипидемия - это группа заболеваний, которые характеризуются аномально высокими уровнями жиров в крови. Хотя жиры играют жизненно важную роль в метаболических процессах организма, высокое содержание жиров в крови увеличивает риск ишемической болезни сердца.
Две наиболее распространенных разновидности заболевания характеризуются либо высокими уровнями холестерина в крови (гиперхолестерипемия), либо высоким содержанием триглицеридов (гипер-триглицеридемия). Холестерин вырабатывается в основном в печени и затем распространяется кровью с липопротеинами низкой плотности. (Поскольку холестерин и другие жиры не растворяются в воде, они не могут сами переноситься кровью. Липопротеины -частицы, формирующиеся в печени, транспортируют холестерин и другие жиры через кровь.) Холестерин возвращается к печени из клеток организма другим липопротеином с высокой плотностью. Оттуда холестерин выделяется в желчь или в неизмененном виде, или после превращения в желчные кислоты.
Холестерин важен для формирования клеточных мембран и выработки некоторых гормонов, но для этого не требуется употреблять холестерин с пищей, поскольку печень вырабатывает весь необходимый для организма холестерин. Если уровни холестерина в крови высокие, большие количества так называемого «плохого холестерина» могут откладываться в стенках артерий. Эти отложения представляют первую стадию в сужении артерий, называемом атеросклерозом. Поскольку повышенное содержание холестерина в крови не вызывает никаких симптомов, профилактические меры и регулярное измерение давления.
СИМПТОМЫ ГИПЕРЛИПИДЕМИИ
Сама гиперлипидемия не вызывает симптомов. Когда уровни холестерина в крови чрезвычайно высоки, он может накапливаться в сухожилиях или под кожей под глазами. Очень высокие уровни триглицеридов могут привести к формированию узлов на локтях или коленях, или появлению многочисленных, желтоватых, размером с прыщ бугорков на коже.
уровней холестерина важны для людей, относящихся к категориям высокого риска. Высокое содержание холестерина особенно опасно, когда содержание «хорошего» холестерина низко. Оставленное без лечения высокое содержание холестерина в крови может в конечном счете привести к инфаркту из-за ишемической болезни сердца или инсульту из-за сужения артерий, поставляющих кровь к мозгу.
Гипертриглицеридемия характеризуется высоким содержанием в крови триглицеридов, которые являются главным источником энергии, запасенной организмом. Подобно холестерину, триглицериды поступают из пищи, а также вырабатываются в печени. Так же как и холестерин, триглицеридам необходимы липопротеины для их транспортировки с кровью. Большинство триглицеридов в крови переносятся липопротеинами низкой плотности; поступающие с пищей триглицериды переносятся из кишечника другими липопротеинами, называемыми хиломикрона-ми. Повышенное содержание триглицеридов в крови может вызвать атеросклероз, в результате изменения размера, плотности и состава липопротеинов низкой плотности. Кроме того, очень высокое содержание триглицеридов в крови может привести к воспалению поджелудочной железы (панкреатиту).
Гиперлипидемии включает снижение уровней липидов путем ведения правильного образа жизни и, если необходимо, прием лекарств, чтобы снизить риск ишемической болезни сердца и инсульта.
ЧТО ВЫЗЫВАЕТ БОЛЕЗНЬ
Наследственные факторы являются наиболее частой причиной.
Пища с высоким содержанием жира и холестерина увеличивает уровень холестерина и триглицеридов в крови.
Другие заболевания, например, сахарный диабет, почек и гипотиреоз, могут способствовать развитию гипертриглицеридемии.
Некоторые лекарства, например, эстрогены, кор-тикостероиды, ретиноиды, ингибиторы протеаз, мочегонные, в состав которых входит тиазид, и бета-блокаторы, могут вызвать гипертриглицеридемию.
Тучность увеличивает риск гиперлипидемии.
Постоянное чрезмерное употребление алкоголя увеличивает риск гипертриглицеридемии.
ПРОФИЛАКТИКА ГИПЕРЛИПИДЕМИИ
Употребляйте пищу с низким содержанием жира и холестерина, что может помочь предотвратить гиперлипидемию.
Поддержание нормального веса или похудение, если необходимо, может помочь предотвратить аномалии в содержании липидов.
Умеренное употребление алкоголя увеличивает уровни «хорошего» холестерина, который уменьшает риск ишемической болезни сердца. Однако постоянное употребление большого количества алкоголя повышает уровни триглицеридов и связано со многими другими вредными эффектами. Поэтому женщинам рекомендуется в среднем употреблять не более одной порции алкогольного напитка в день; мужчины должны употреблять не более двух порций алкогольных напитков ежедневно. (Под одной порцией спиртного напитка подразумевается 360 мл пива, 120 мл вина или 45 мл крепких спиртных напитков.)
ДИАГНОСТИКА ГИПЕРЛИПИДЕМИИ
Всем взрослым в возрасте 20 лет и старше рекомендуется по крайней мере каждые 5 лет сдавать кровь на анализ для определения общего содержания холестерина, а также «плохого» и «хорошего» холестерина и триглицеридов. Те, кто относится к группе риска, в частности больные диабетом или те, у кого есть ишемическая болезнь сердца в семье, должны проходить обследование чаще.
СПОСОБЫ ЛЕЧЕНИЯ ГИПЕРЛИПИДЕМИИ
Необходимо лечить болезни, такие как диабет и гипотиреоз, которые являются причиной гиперлипидемии.
Большое воздействие на липиды может оказать изменение образа жизни, включая использование пищи с низким содержанием жира и холестерина. Другие диеты включают использование пищи, которая содержит станолы и стеролы растений, которые добавляют к некоторым сортам маргарина и приправам к салату, а также пищи, богатой растворимыми волокнами, типа зерновых злаков, овощей и многих плодов и овощей.
Снижение веса является наиболее эффективным способом понизить уровни триглицеридов в крови.
Отказ от курения и выполнение упражнений может поднять уровни «хорошего» холестерина.
Лекарства, предназначенные для снижения уровня холестерина в крови, например, вещества, усиливающие секрецию желчи (холестирамин, холестипол и коесевелам), статины (ловастатин, правастатин, симвастатин, флювастагин и аторвастатин) или пиацин. могут быть прописаны, когда изменения режима, питания недостаточно.
Статины, ниацин или фибраты (гемфиброзил, фенофибрат) могут использоваться, чтобы понизить уровни триглицеридов, когда меры по изменению образа жизни не приводят к необходимым результатам. Гиперлипидемия часто требует лечения с использованием сочетания фибратов и статинов.
В редких случаях пациентам с очень высоким уровнями холестерина (наследственная холестеринемия) может быть рекомендовано повторное удаление плазмы крови (плазмаферез), чтобы понизить уровни холестерина в крови.
Большинству людей требуется долгосрочное, даже пожизненное, лечение гиперлипидемии путем сочетания изменения образа жизни и применения лекарств.
ОБРАЩЕНИЕ К ВРАЧУ ПО ПОВОДУ ГИПЕРЛИПИДЕМИИ
Обращайтесь к врачу, чтобы проверить показатели содержания липидов, по крайней мере каждые пять лет. Если вы подвержены высокому риску ишемической болезни сердца или если любой из ваших близких родственников имеет гиперхолестеринемию, гипертриглицеридемию или преждевременную ишемическую болезнь сердца или имел инсульт, вы должны проходить обследование чаще.
ВИДЕО О ГИПЕРЛИПИДЕМИИ
