Удаление зуба по мкб 10. Острая зубная боль - Dolor dentalis acutus
Под острой зубной болью понимают внезапно появившееся резкое болевое ощущение в зубах или альвеолярных отростках.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Болевой синдром — постоянный спутник большинства заболеваний челюстно-лицевой области, что определяется богатой смешанной (соматической и вегетативной) иннервацией этой области, ведущей к интенсивности болевого ощущения и возможности его иррадиации в различные отделы челюстно-лицевой области. Некоторые соматические заболевания (невралгия и неврит тройничного нерва, средний отит, синуситы, инфаркт миокарда и другие заболевания) могут симулировать зубную боль, что затрудняет диагностику имеющейся патологии.
Острая зубная боль может возникать при поражении тканей зуба, слизистой оболочки полости рта, пародонта, кости.
■ Гиперестезия твёрдых тканей зуба часто связана с дефектами твердых тканей (повышенная стираемость зубов, эрозии твердых тканей, клиновидные дефекты, химическое повреждение эмали, рецессия десны и др.).
■ Кариес — патологический процесс, проявляющийся поражением твердых тканей зуба, их деминерализацией и размягчением с образованием полости.
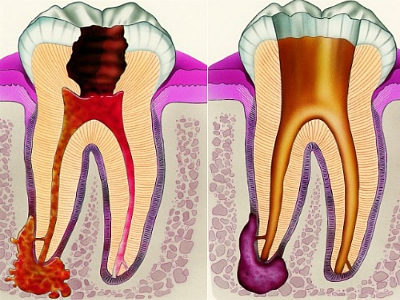
■ Пульпит — воспаление пульпы зуба, возникающее при проникновении в пульпу зуба микроорганизмов или их токсинов, химических раздражителей (через кариозную полость, верхушечное отверстие корня зуба, из пародонтального кармана, гематогенным путём), а также при травме пульпы зуба.
■ Периодонтит — воспаление периодонта, которое развивается при попадании микроорганизмов, их токсинов, продуктов распада пульпы в периодонт, а также при травме зуба (ушиб, вывих, перелом).
■ Невралгия тройничного нерва — полиэтиологическое заболевание, в генезе которого важное значение придают нарушениям в периферических и центральных механизмах регуляции болевой чувствительности. При патологии моляров боль может распространяться в височную область, нижнюю челюсть, иррадиировать в область гортани и уха, теменную область. При поражении резцов и премоляров боль может распространяться в область лба, носа, подбородка.
КЛАССИФИКАЦИЯ
Острую зубную боль классифицируют по характеру патологического процесса, вызвавшего её.
■ Острая зубная боль, обусловленная поражением твердых тканей, пульпы зуба и тканей периодонта, которая требует амбулаторного лечения у стоматолога.
■ Острая зубная боль, обусловленная вовлечением в процесс кости и костного мозга, которая требует срочной госпитализации в хирургический стоматологический стационар или отделение челюстно-лицевой хирургии.
КЛИНИЧЕСКАЯ КАРТИНА
Острая зубная боль может иметь разный характер и возникать в различных ситуациях, что зависит от того, какие ткани и насколько поражены.
Характер боли при поражении твердых тканей зависит от глубины патологического процесса.
■ При гиперестезии эмали и поверхностном кариесе боль острая, но кратковременная. Она возникает при воздействии экзогенных (температурных и химических) раздражителей и прекращается после устранения источника раздражения. Осмотр зубов при поверхностном кариесе позволяет обнаружить неглубокую кариозную полость в пределах эмали, с неровными краями. Зондирование может быть болезненно.
■ При среднем кариесе поражены эмаль и дентин, при зондировании полость более глубокая, боль возникает не только от термических и химических, но и от механических раздражителей, исчезает после их устранения.
■ При глубоком кариесе при попадании в кариозную полость пищи возникает кратковременная, острая зубная боль, исчезающая при устранении раздражителя. Поскольку при глубоком кариесе остается тонкий слой дентина, покрывающий пульпу зуба, могут развиваться явления очагового пульпита.
■ Пульпит характеризуется более интенсивной, чем при кариесе, болью, которая может возникать без видимых причин.
□ При остром очаговом пульпите острая зубная боль локализованная, приступообразная, кратковременная (длится несколько секунд), возникает без видимых причин, но может быть продолжительной при воздействии температурных раздражителей, усиливается в ночное время. Промежутки между болевыми приступами продолжительные.
Со временем боль становится более длительной. Кариозная полость глубокая, зондирование дна болезненное.
□ При остром диффузном пульпите отмечают продолжительные приступы острой распространённой зубной боли, усиливающейся ночью, иррадиирующей по ходу ветвей тройничного нерва, с короткими периодами ремиссии. Кариозная полость глубокая, зондирование дна болезненное.
□ При развитии хронического процесса (хронический фиброзный пульпит, хронический гипертрофический пульпит, хронический гангренозный пульпит ) интенсивность болевого синдрома уменьшается, боль становится ноющей хронической, нередко возникает только при еде и чистке зубов.
■ При остром периодонте и обострении хронического периодонтита пациент жалуется на постоянную локализованную боль различной интенсивности, усиливающуюся при еде и перкуссии, ощущение, что зуб «вырос», стал как бы выше. При осмотре полости рта выявляют гиперемию и отёчность десны, её болезненность при пальпации. При обострении хронического периодонтита возможно наличие свищевого хода с гнойным отделяемым.
Перкуссия поражённого зуба болезненна, при зондировании может быть обнаружена вскрытая полость зуба. В дальнейшем общее состояние ухудшается, появляется коллатеральный отёк мягких тканей лица, иногда пальпируются увеличенные, болезненные подчелюстные лимфатические узлы. При хроническом периодонтите боль менее сильная. Может беспокоить постоянная ломящая боль в области поражённого зуба, но у некоторых пациентов она отсутствует.
■ При невралгии тройничного нерва приступообразные дергающие, режущие, жгучие боли появляются в определённой зоне лица, соответствующей зоне иннервации одной или нескольких ветвей тройничного нерва.
Сильная боль не позволяет больному разговаривать, умываться, принимать пищу из-за страха спровоцировать новый приступ. Приступы возникают внезапно и также прекращаются. Они могут сопровождаться вегетативными проявлениями (гиперемией в области иннервации пораженной ветви тройничного нерва, расширением зрачка на стороне поражения, увеличением количества слюны, слезотечением) и сокращением мимической мускулатуры. При невралгии второй ветви тройничного нерва болевой синдром может распространяться на зубы верхней челюсти, а при невралгии третьей ветви тройничного нерва — на зубы нижней челюсти.
При пальпации зоны иннервации соответствующей ветви тройничного нерва может быть выявлена гиперестезия кожи лица, а при надавливании на болевые точки — спровоцирован приступ невралгии. Характерной особенностью невралгии тройничного нерва служит отсутствие боли во сне.
Характеристика и локализация боли при заболеваниях челюстно-лицевой области приведена ниже.
■ Поверхностный кариес. Болевые ощущения могут быть различной интенсивности и имеют приступообразный характер: кратковременная локализованная (в области причинного зуба) боль возникает при действии химических, термических, реже механических раздражителей и исчезает после устранения раздражителя.
■ Средний кариес. Боль обычно тупая, кратковременная, локализована в области причинного зуба, возникает при действии химических, термических, реже механических раздражителей и исчезает после устранения раздражителя.
■ Глубокий кариес характеризуется возникновением острой локализованной (в области причинного зуба) интенсивной боли при попадании в кариозную полость пищи, исчезающей после устранения раздражителя.
■ Острый очаговый пульпит. Беспокоит кратковременная локализованная (в области причинного зуба) интенсивная острая боль, имеющая самопроизвольный приступообразный характер. Боль усиливается в ночное время.
■ Острый диффузный пульпит. Боль интенсивная продолжительная, имеет острый самопроизвольный характер. Боль не локализована, иррадиирует по ходу ветвей тройничного нерва и усиливается в ночное время.
■ Острый периодонтит и обострение хронического периодонтита характеризуются острой приступообразной, пульсирующей продолжительной (с редкими промежутками ремиссии) болью. Боль локализована в области причинного зуба, имеет различную интенсивность, усиливается при еде и перкуссии поражённого зуба. Больной отмечает ощущение, что зуб «вырос».
■ Невралгия тройничного нерва. Боль острая, приступообразная, чаще возникает при разговоре и при прикосновении к коже лица. Боль не локализована, иррадиирует по ходу ветвей тройничного нерва. Болевые ощущения интенсивные, ослабляются или прекращаются ночью, имеют обычно кратковременный характер.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальная диагностика поражений твёрдых тканей и пульпы зуба не показана при оказании скорой медицинской помощи.
Для решения вопроса о госпитализации пациента на догоспитальном этапе важна дифференциальная диагностика острого остеомиелита с острым гнойным периоститом и с обострением хронического периодонтита.
■ Острый периодонтит . Характерна постоянная локализованная боль различной интенсивности, усиливающаяся при еде и перкуссии поражённого зуба. Больной жалуется на ощущение, что зуб «вырос», на нарушение сна. При объективном обследовании отмечают ухудшение общего состояния пациента, возможно повышение температуры тела, увеличение регионарных лимфатических узлов. При осмотре полости рта выявляют гиперемию и отёчность слизистой оболочки десны, её болезненность при пальпации; возможно наличие свищевого хода с гнойным отделяемым.
Показано терапевтическое или хирургическое амбулаторное лечение.
■ При остром гнойном периостите возникают сильные, иногда пульсирующие боли. При объективном обследовании отмечают повышение температуры тела, коллатеральный отёк окружающих тканей, увеличение регионарных лимфатических узлов. При осмотре полости рта выявляют отёчность и гиперемию слизистой оболочки края десны, сглаженность и гиперемию переходной складки. Показано амбулаторное неотложное хирургическое лечение.
■ При остром остеомиелите больной жалуется на боль в области причинного зуба, которая быстро распространяется и усиливается. При объективном обследовании отмечают выраженную интоксикацию, повышение температуры тела, озноб, слабость, коллатеральный отёк окружающих тканей, увеличение регионарных лимфатических узлов; в тяжёлых случаях гной может распространяться в окружающие мягкие ткани с развитием флегмоны. При осмотре полости рта выявляют гиперемию и отёчность слизистой оболочки в области края десны. Показана срочная госпитализация и хирургическое лечение в стационаре с последующей консервативной терапией.
СОВЕТЫ ПОЗВОНИВШЕМУ
■ При нормальной температуре тела и отсутствии коллатерального отёка для облегчения состояния пациенту следует дать НПВС (кетопрофен, кеторолак, лорноксикам, парацетамол, ревалгин, солпадеин, ибупрофен, индометацин и др.), затем обязательно обратиться к стоматологу.
■ При повышенной температуре тела и наличии коллатерального отёка тканей необходимо срочно обратиться к хирургу-стоматологу.
■ При высокой температуре тела, выраженной интоксикации, ознобе, коллатеральном отёке, увеличении регионарных лимфатических узлов необходима срочная госпитализация пациента в профильное хирургическое отделение.
ДЕЙСТВИЯ НА ВЫЗОВЕ
Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■ Как себя чувствует пациент?
■ Какая температура тела?
■ Как давно болит зуб?
■ Были ли приступы острой боли в зубе ранее?
■ Имеется ли отёк десны или лица?
■ Какая ощущается боль: в определённом зубе или боль иррадиирует?
■ Боль возникает самопроизвольно или под влиянием каких-либо раздражителей (еды, холодного воздуха, холодной или горячей воды)?
■ Прекращается ли боль после прекращения действия раздражителя?
■ Какой характер боли (острая, тупая, ноющая, приступообразная или постоянная, длительная или кратковременная)?
■ Не затруднён ли приём пищи?
■ Изменяется ли характер боли ночью?
■ Имеются ли функциональные нарушения зубочелюстной системы (открывание рта, разговор и др.)?
В случаях, когда имеются разлитая боль и коллатеральный отёк тканей, необходимо выяснить следующие моменты.
■ Нет ли припухлости мягких тканях, инфильтратов или выделения гноя?
■ Не беспокоит ли общая слабость?
■ Не повышалась ли температура тела?
■ Не беспокоит ли озноб?
■ Как открывается рот?
■ Не затруднено ли глотание?
■ Принимал ли пациент какие-либо ЛС?
■ Купируется ли боль применяемыми ЛС (НПВС)?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Обследование пациента с острой зубной болью включает несколько этапов.
■ Внешний осмотр пациента (выражение и симметричность лица, смыкание зубов, окраска кожных покровов).
■ Осмотр полости рта.
□ Состояние зубов (кариозные зубы, гипоплазия эмали, клиновидный дефект, флюороз, повышенная стираемость эмали).
□ Состояние края десны (гиперемия, отёчность, кровоточивость, наличие зубодесневого кармана, свищевого хода и др.).
□ Состояние слизистой оболочки полости рта.
■ Пальпация мягких тканей и костей челюстно-лицевой области, регионарных подчелюстных и подподбородочных лимфатических узлов, а также лимфатических узлов шеи и надключичных областей.
■ Выявление специфических симптомов невралгии.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Больным с выраженными явлениями интоксикации, повышением температуры тела до 38 °С и выше, ознобом, слабостью, коллатеральным отёком окружающих тканей, увеличением регионарных лимфатических узлов показана срочная госпитализация в хирургический стоматологический стационар или отделение челюстно-лицевой хирургии.
■ Пациентам с острым гнойным периоститом показано назначение НПВС для снятия боли и антибактериальных ЛС и рекомендация срочно обратиться к хирургу-стоматологу для получения амбулаторной помощи.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■ Недостаточно полный сбор анамнеза.
■ Неправильная оценка распространённости и тяжести воспалительного процесса.
■ Неправильно проведённая дифференциальная диагностика, приводящая к ошибкам в постановке диагноза и тактике лечения.
■ Назначение ЛС без учёта соматического состояния и применяемой пациентом лекарственной терапии.
■ Необоснованное назначение антибактериальных ЛС и глюкокортикоидов.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Способ применения и дозы ЛС приведены ниже.
■ Диклофенак назначают внутрь в дозе 25—50 мг (при болевом синдроме до 75 мг
однократно) 2—3 раза в сутки. Максимальная суточная доза составляет 150 мг.
■ Ибупрофен назначают внутрь в дозе 200-400 мг 3-4 раза в сутки. Максимальная суточная доза составляет 3 г .
■ Индометацин назначают внутрь в дозе 25 мг 3—4 раза в сутки. Максимальная суточная доза составляет 200 мг.
■ Кетопрофен назначают внутрь в дозе 30-50 мг 3-4 раза в сутки, ректально по 100 мг 2—3 раза в сутки, в/м по 100 мг 1—2 раза в сутки и в/в по 100—200 мг/сут. Максимальная суточная доза составляет 300 мг.
■ Кеторолак : для купирования сильной боли первую дозу 10—30 мг вводят в/м, затем внутрь по 10 мг 4—6 раз в сутки. Максимальная суточная доза составляет 90 мг.
■ Лорноксикам назначают внутрь, в/м и в/в в дозе 8 мг 2 раза в сутки. Максимальная суточная доза составляет 16 мг.
■ Парацетамол назначают внутрь по 500 мг 4 раза в сутки. Максимальная суточная доза составляет 4 г.
■ Ревалгин * назначают внутрь в дозе 1-2 таблетки 2-3 раза в сутки. Мак симальная суточная доза составляет 6 таблеток.
Классификация пульпитов по МКБ-10 (Международной классификации болезней),созданная в 1997 году под руководством ВОЗ (поэтому ее еще называют классификацией по ВОЗ), включает следующие формы. Все они объединены в группу с кодом К.04 - болезни пульпы и периапикальных, то есть расположенных вокруг верхушки корня зуба, тканей.
- К04.00 - начальный, или гиперемия пульпы, по другим систематизациям такое состояние относят к глубокому кариесу, обратимое воспаление, предшествующее пульпиту.
- К04.01 - острый - боль возникает в ответ на холод или горячее, но также и сама собой, часто ночью, приступ длится от нескольких минут до нескольких часов.
- К04.02 - гнойный (абсцесс пульпы) - тяжелая форма острого воспаления пульпы, сопровождается очень сильной, нестерпимой болью, отдающей во всю челюсть, так что пациент не может определить, какой зуб болит. Видна большая кариозная полость, постукивание по зубу (перкуссия) причиняет боль.
- К04.03 - хронический - болевые ощущения возникают в ответ на раздражитель, а при его устранении проходят.
- К04.04 - хронический язвенный - на зубе есть кариозный дефект, если его вскрыть, то становится видна пульпа с язвами, эта разновидность может протекать бессимптомно.
- К04.05 - хронический гиперпластический (пульпарный полип) - сопровождается разрастанием тканей и выпячиванием их через полость разрушенной коронки (так называемое "дикое мясо").
- К04.08 - другой уточненный.
- К04.09 - неуточненный.
- некроз пульпы - полная ее гибель, при которой зуб теряет чувствительность,
- гангрена пульпы - гнилостный распад, один из симптомов - неприятный запах изо рта.
- дегенерация (перерождение) пульпы, включающая твердые образования в пульпе - дентикли, кальцификации и камни.
- нарушенное образование твердых тканей пульпы,
- острый апикальный периодонтит пульпарного происхождения, то есть развившийся как осложнение пульпита,
- другие болезни пульпы.
- язвенный,
- другой уточненный,
- неуточненный.
- Острый временных зубов - эта разновидность делится на серозный, гнойный, также может быть вовлечен периодонт и близлежащие лимфатические узлы;
- Острый постоянных зубов - выделяют острый серозный частичный или общий, острый гнойный частичный или общий. Частичная острая серозная форма может возникать в зубах со сформировавшимися корнями;
- Хронические пульпиты молочных и постоянных зубов могут быть простыми, пролиферативными, пролиферативными гипертрофическими, гангренозными;
- Обострившийся хронический пульпит молочных или постоянных зубов.
- коронковые (частичные);
- корневые (общие).
- гнойным;
- серозным.
Также в классификацию по МКБ-10 включены другие заболевания внутренних тканей зуба:
Именно этой классификацией пользуются врачи-стоматологи, когда делают записи в картах пациентов. На практике важно не столько различить между собой разновидности воспаления пульпы, сколько отличить пульпит от похожей формы периодонтита - воспаления периодонта. Некоторые врачи считают такую систематизацию неудобной, так как она составлена сложно и не отражает полную картину заболевания. Особенно сложно для стоматолога выделить стадию начального пульпита или глубокого кариеса, так как гиперемию пульпы при осмотре заметить нельзя. Иногда врачи ставят в карте код К04.0 - просто пульпит без уточнения типа. Для более полного описания клинической картины в России пользуются, например, классификацией по Гофунгу или по Платонову, хотя записи в медицинских картах, как и везде в мире, делают по МКБ. С другой стороны, в этот список входят такие формы пульпита, которые не отражены в других:
2 По Виноградовой
Классификация пульпитов по Виноградовой была разработана в 1987 году и затрагивает поражения пульпы молочных и коренных зубов у детей. Т.Ф. Виноградова определила, что течение заболевания молочных и сменивших их зубов имеет существенные отличия. Виноградова выделяет такие разновидности пульпита:
Острая серозная форма на молочных зубах быстро переходит в гнойную. При этом болевые ощущения бывают мало выраженными, а бывают (чаще всего) сильными. При этом ребенок не может точно показать на больной зуб, боль иррадиирует во всю челюсть, в ухо. Пульпит у детей может протекать с повышением температуры, сильной болезненностью при жевании, то есть с признаками периодонтита - этим течение заболевания в детском возрасте отличается.
 Когда в воспалительный процесс в пульпе вовлекается и периодонт, появляется флюс, воспаление сопровождается симптомами общей интоксикации и может быть опасно для жизни ребенка.
Когда в воспалительный процесс в пульпе вовлекается и периодонт, появляется флюс, воспаление сопровождается симптомами общей интоксикации и может быть опасно для жизни ребенка.
Острый пульпит постоянных зубов может быть частичным или общим. Частичный (ограниченный) этап обычно длится не больше 2 суток и переходит в общую форму. При общем (диффузном) воспалении периоды боли становятся дольше, промежутки между ними меньше. Если зубные корни не сформированы, то боль локальная, никуда не отдает.
При хроническом течении болевые ощущения тянущие, но не очень выраженные, усиливается при жевании. При пролиферативной форме ощущается распирание, так как происходит разрастание пульпы. Обострившийся пульпит характеризуется ноющей, не острой болью. Классификация Виноградовой не теряет своей актуальности, и детские стоматологи активно ей пользуются.

3 По Лукомскому
Классификация пульпитов по Лукомскому появилась в 1936 году. Автор ставил задачу установить связь между клиническими проявлениями болезни и изменениями на уровне тканей. Лукомский подразделяет воспаления пульпы на
 При этом он разделяет формы и по типу экссудата - жидкости, накапливающейся в зубе при воспалении - который может быть:
При этом он разделяет формы и по типу экссудата - жидкости, накапливающейся в зубе при воспалении - который может быть:
В настоящее время классификация Лукомского считается устаревшей и подвергается критике, так как фаза воспаления с серозным экссудатом очень краткая и быстро переходит в гнойное воспаление. На практике выделить эти фазы не представляется возможным. Однако разделение на коронковый и корневой позволяет оценить, насколько большая часть зуба затронута воспалением, и это - важное достоинство классификации Лукомского.
Несмотря на то, что классификация Лукомского сейчас устарела, она была важным вкладом в изучение стоматологических болезней. Также Лукомский выделил области иррадиации боли при пульпите, то есть, куда она отдает.
4 Заключение
Единой систематизации пульпита, отражающей все аспекты этого заболевания, на данный момент нет. Каждая из существующих классификаций имеет свои преимущества и недостатки и более полно освещает какую-то сторону вопроса. В мире принята систематизация пульпита по МКБ 10 (по ВОЗ). В России также используют классификации по Гофунгу или по Платонову, так как многие врачи находят их более удобными и точными, и по Виноградовой для пульпитов у детей.
Осложнения: без осложнений
Код по МКБ-10: К02.1
Критерии и признаки, определяющие модель пациента
Пациенты с постоянными зубами.
Наличие полости с переходом эмалево-дентинной границы.
Зуб со здоровой пульпой и периодонтом.
Наличие размягченного дентина.
При зондировании кариозной полости возможна кратковременная болезненность.
Боли от температурных, химических и механических раздражителей, исчезающие после прекращения раздражения.
Здоровые пародонт и слизистая оболочка рта.
Отсутствие самопроизвольных болей на момент осмотра и в анамнезе.
Отсутствие болезненности при перкуссии зуба.
Отсутствие некариозных поражений твердых тканей зуба.
Порядок включения пациента в Протокол
Состояние пациента, удовлетворяющее критериям и признакам диагностики данной модели пациента.
- Требования к диагностике амбулаторно-поликлинической
| Название | Кратность выполнения |
|
| Сбор анамнеза и жалоб при патологии полости рта | ||
| Визуальное исследование при патологии полости рта | ||
| Внешний осмотр челюстно-лицевой области | ||
| Осмотр полости рта с помощью дополнительных инструментов | ||
| Исследование кариозных полостей с использованием стоматологического зонда | ||
| Термодиагностика зуба | ||
| Перкуссия зубов | ||
| Определение индексов гигиены полости рта | ||
| Определение прикуса | Согласно алгоритму |
|
| Диагностика состояния зубочелюстной системы с помощью методов и средств лучевой визуализации | По потребности |
|
| Электроодонтометрия | По потребности |
|
| Прицельная внутриротовая контактная рентгенография | По потребности |
|
| Радиовизиография челюстно-лицевой области | По потребности |
|
| Витальное окрашивание твердых тканей зуба | По потребности |
|
| Определение пародонтальных индексов | По потребности |
Характеристика алгоритмов и особенностей выполнения диагностических мероприятий
Диагностика направлена на установление диагноза, соответствующего модели пациента, исключение осложнений, определение возможности приступить к лечению без дополнительных диагностических и лечебно-профилактических мероприятий.
С этой целью всем пациентам обязательно производят сбор анамнеза, осмотр полости рта и зубов, а также другие необходимые исследования, результаты которых заносят в медицинскую карту стоматологического больного (форма 043/у).
Сбор анамнеза
При сборе анамнеза выясняют наличие жалоб на боль от раздражителей, аллергический анамнез, наличие соматических заболеваний. Целенаправленно выявляют жалобы на боли и дискомфорт в области конкретного зуба, на застревание пищи, как давно они появились, когда пациент обратил внимание на них. Особое внимание обращают на выяснение характера жалоб, всегда ли они, по мнению пациента, связаны с конкретным раздражителем. Выясняют профессию пациента, осуществляет ли больной надлежащий гигиенический уход за полостью рта, время последнего посещения врача-стоматолога.
Визуальное исследование, осмотр полости рта с помощью дополнительных инструментов
При осмотре полости рта оценивают состояние зубных рядов, обращая внимание на наличие пломб, степень их прилегания, наличие дефектов твердых тканей зубов, количество удаленных зубов. Определяют интенсивность кариеса (индекс КПУ - кариес, пломба, удален), индекс гигиены. Обращают внимание на состояние слизистой оболочки рта, ее цвет, увлажненность, наличие патологических изменений.
Обследованию подлежат все зубы, начинают осмотр с правых верхних моляров и заканчивают правыми нижними молярами.
Обследуют все поверхности каждого зуба, обращают внимание на цвет, рельеф эмали, наличие налета, наличие пятен и их состояние после высушивания поверхности зубов, дефектов.
Зондом определяют плотность твердых тканей, оценивают текстуру и степень однородности поверхности, а также болевую чувствительность.
Обращать внимание на то, чтобы зондирование проводилось без сильного давления. Обращают внимание на наличие пятен на видимых поверхностях зубов, наличие пятен и их состояние после высушивания поверхности зубов, площадь, форму краев, текстуру поверхности, плотность, симметричность и множественность очагов поражения с целью установления степени выраженности заболевания и скорости развития процесса, динамики заболевания, а также дифференциальной диагностики с некариозными поражениями. При зондировании выявленной кариозной полости обращают внимание на ее форму, локализацию, величину, глубину, наличие размягченного дентина, изменение его цвета, болезненность или наоборот отсутствие болевой чувствительности. Особо тщательно обследуют апроксимальные поверхности зуба. Проводится термодиагностика. Перкуссия используется для исключения осложнений кариеса. Для подтверждения диагноза при наличии полости на контактной поверхности и при отсутствии чувствительности пульпы проводят рентгенографию.
При проведении электроодонтометрии показатели чувствительности пульпы при кариесе дентина регистрируются в пределах от 2 до 10 мкА.
Требования к лечению амбулаторно-поликлиническому
| Название | Кратность выполнения |
|
| Обучение гигиене полости рта | ||
| Контролируемая чистка зубов | ||
| Восстановление зуба пломбой | ||
| Профессиональная гигиена полости рта и зубов | ||
| Восстановление зуба вкладками, виниром, полукоронкой | По потребности |
|
| Восстановление зуба коронкой | По потребности |
|
| Назначение лекарственной терапии при заболеваниях полости рта и зубов | Согласно алгоритму |
|
| Назначение диетической терапии при заболеваниях полости рта и зубов | Согласно алгоритму |
Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи
Немедикаментозная помощь направлена на предупреждение развития кариозного процесса и включает три основных компонента: обеспечение надлежащей гигиены полости рта, пломбирование кариозного дефекта и при необходимости протезирование.
Лечение кариеса независимо от локализации кариозной полости включает: премедикацию (при необходимости), обезболивание, раскрытие кариозной полости, удаление размягченного и пигментированного дентина, формирование, финирование, промывание и пломбирование полости (по показаниям) или протезирование вкладками, коронками или винирами.
Показаниями к протезированию являются:
поражение твердых тканей коронковой части зуба после препарирования: для группы жевательных зубов индекс разрушения окклюзионной поверхности зуба (ИРОПЗ) > 0,4 показано изготовление вкладок, ИРОПЗ > 0,6 - показано изготовление искусственных коронок, ИРОПЗ > 0,8 - показано применение штифтовых конструкций с последующим изготовлением коронок;
предупреждение развития деформаций зубочелюстной системы при наличии соседних зубов с пломбами, восполняющими более ½ жевательной поверхности.
Основные цели лечения:
остановка патологического процесса;
восстановление анатомической формы и функции зуба;
предупреждение развития осложнений, в том числе предупреждение развития феномена Попова-Годона в области зубов антагонистов;
восстановление эстетики зубного ряда.
Лечение кариеса дентина пломбированием и, при необходимости, протезированием позволяет добиться компенсации функции и стабилизации процесса (уровень убедительности доказательств А).
Алгоритм обучения гигиене полости рта
Первое посещение
Врач или гигиенист стоматологический определяет гигиенический индекс, затем демонстрирует пациенту технику чистки зубов зубной щеткой и зубными нитями, используя модели зубных рядов, или другие демонстрационные средства.
Чистку зубов начинают с участка в области верхних правых жевательных зубов, последовательно переходя от сегмента к сегменту. В таком же порядке проводят чистку зубов на нижней челюсти.
Обратить внимание на то, что рабочую часть зубной щетки следует располагать под углом 45 к зубу, производить очищающие движения от десны к зубу, одновременно удаляя налет с зубов и десен. Жевательные поверхности зубов очищать горизонтальными (возвратно-поступательными) движениями так, чтобы волокна щетки проникали глубоко в фиссуры и межзубные промежутки. Вестибулярную поверхность фронтальной группы зубов верхней и нижней челюстей очищать такими же движениями, как моляры и премоляры. При чистке оральной поверхности ручку щетки располагать перпендикулярно к окклюзионной плоскости зубов, при этом волокна должны находиться под острым углом к зубам и захватывать не только зубы, но и десну.
Завершают чистку круговыми движениями зубной щетки при сомкнутых челюстях, осуществляя массаж десен справа налево.
Длительность чистки составляет 3 мин.
Для качественной чистки контактных поверхностей зубов необходимо использовать зубные нити.
Индивидуальный подбор средств гигиены полости рта осуществляется с учетом стоматологического статуса пациента (состояния твердых тканей зубов и тканей пародонта, наличия зубочелюстных аномалий, съемных и несъемных ортодонтических и ортопедических конструкций) (см. Приложение 2).
Второе посещение
С целью закрепления полученных навыков проводится контролируемая чистка зубов.
Алгоритм контролируемой чистки зубов
Первое посещение
Обработка зубов пациента окрашивающим средством, определение гигиенического индекса, демонстрация пациенту с помощью зеркала мест наибольшего скопления зубного налета.
Чистка зубов пациентом в его обычной манере.
Повторное определение гигиенического индекса, оценка эффективности чистки зубов (сравнение показателей индекса гигиены до и после чистки зубов), демонстрация пациенту с помощью зеркала окрашенных участков, где зубной налет не был удален при чистке.
Демонстрация правильной техники чистки зубов на моделях, рекомендации пациенту по коррекции недостатков гигиенического ухода за полостью рта, использованию зубных нитей и дополнительных средств гигиены (специальных зубных щеток, зубных ершиков, монопучковых щеток, ирригаторов - по показаниям).
Следующее посещение
Определение гигиенического индекса, при неудовлетворительном уровне гигиены полости рта - повторение процедуры.
Пациента инструктируют о необходимости являться на профилактический осмотр к врачу не реже 1 раза в полгода.
Алгоритм профессиональной гигиены полости рта и зубов
Этапы профессиональной гигиены:
обучение пациента индивидуальной гигиене полости рта;
удаление над- и поддесневых зубных отложений;
полировка поверхностей зубов, в том числе и поверхностей корней;
устранение факторов, способствующих скоплению зубного налета;
аппликации реминерализирующих ифторидсодержащих средств (за исключением районов с высоким содержанием фтора в питьевой воде);
мотивация пациента к профилактике и лечению стоматологических заболеваний.
Процедура проводится в одно посещение.
При удалении над- и поддесневых зубных отложений (зубной камень, плотный и мягкий зубной налет) следует соблюдать ряд условий:
удаление зубного камня проводить с аппликационным обезболиванием;
провести антисептическую обработку полости рта раствором антисептика (0,06 % раствором хлоргексидина , 0,05 % раствором перманганата калия );
изолировать обрабатываемые зубы от слюны;
обратить внимание, что рука, удерживающая инструмент, должна быть фиксирована на подбородке пациента или соседних зубах, терминальный стержень инструмента располагается параллельно оси зуба, основные движения - рычагообразные и соскабливающие - должны быть плавными, не травмирующими.
В области металлокерамических, керамических, композитных реставраций, имплантатов (при обработке последних используются пластиковые инструменты) применяется ручной способ удаления зубных отложений.
Ультразвуковые аппараты не следует использовать у пациентов с респираторными, инфекционными заболеваниями, а также у больных с кардиостимулятором.
Для удаления налета и полировки гладких поверхностей зубов рекомендуется использовать резиновые колпачки, жевательных поверхностей - вращающиеся щеточки, контактных поверхностей - флоссы и абразивные штрипсы. Полировочную пасту следует использовать, начиная с крупнодисперсной и заканчивая мелкодисперсной. Фторидсодержащие полировочные пасты не рекомендуется использовать перед проведением некоторых процедур (герметизации фиссур, отбеливания зубов). При обработке поверхностей имплантатов следует использовать мелкодисперсные полировочные пасты и резиновые колпачки.
Необходимо устранять факторы, способствующие скоплению зубного налета: удалять нависающие края пломб, проводить повторную полировку пломб.
Периодичность проведения профессиональной гигиены полости рта зависит от стоматологического статуса пациента (гигиенического состояния полости рта, интенсивности кариеса зубов, состояния тканей пародонта, наличия несъемной ортодонтической аппаратуры и стоматологических имплантатов). Минимальная периодичность проведения профессиональной гигиены - 2 раза в год.
ЗаконПротокол ведения больных «Инсульт» разработан Научно-исследовательским институтом неврологии РАМН (Суслина З.А., Гераскина Л.А.), Российским государственным медицинским университетом (Федин А.
В осенне-зимнюю погоду здоровье человека становится уязвимым. Можно простудиться. С детства люди болеют ринитом, синуситом. Многие не придают заболеваниям значение, считая, что спустя несколько дней сопли пройдут. Но это заблуждение. Насморк чреват такими осложнениями как кисты в носу.
Причины возникновения гайморита
Гайморова пазуха — парная придаточная пазуха носа, которая заполнена воздухом, локализуется в толщине верхней челюсти. Гайморово углубление — продолжение носовой полости. Соустье соединяется с пазухой. Во время закупоривания воздухообмен в синусе нарушается, что приводит к гаймориту. Препятствием к нормальной работе гайморовой пазухи служит киста.
Киста гайморовой пазухи, классифицирование заболевания
По международной классификации болезней-10 с кодом J 34. 1 недуг связывают с болезнями носа и околоносовых пазух. 10 человек из 100 страдают симптомами гайморита. Но не все люди обращаются к врачу. Каждый десятый житель получает кисту гайморовой пазухи, выявляющуюся случайно во время профосмотров или обследований. Диагностируют болезнь с помощью компьютерной томографии.
Киста гайморовой пазухи — доброкачественное новообразование, патологическая особенность. Капсула заполнена жидкостью, экссудатом из содержащих слизь клеток эпителиальной ткани. Из-за нарушения нормального отхождения слизи протоки закупориваются.
- Классическая, истинная киста, стенки которой формируются из слизистых оболочек. Образуется вследствие закупоривания слизистых желез. Отток соплей нарушается.
- Ложная псевдокиста, которая является следствием воспаления верхней челюсти, результатом хронических и аллергических проблем. Также как одонтогенная киста, ложное новообразование считается инфекционной патологией.
У первой и второй кистом похожие симптомы. По результатам рентгена отличия незначительны, поэтому лечение будет одинаковым.
![]()
Гайморовы пазухи две:
- левая (левосторонняя киста)
- правая (опухоль на правой стороне)
Если новообразование локализуется низко, вероятны одонтогенные кисты. Полостные образования, связанные с зубами, размещаются внизу лицевого синуса.
Опухоли бывают:
- серозные;
- мукозные;
- гнойные — присоединяется бактериальная инфекция. Осложненный процесс, убираемый исключительно хирургическим путем.
Причины возникновения опухоли
- ринит хронической или аллергической этиологии;
- увеличение носовых полипов;
- хронический, воспалительный ринит, гайморит;
- деформация носовой перегородки;
- кисты, связанные с зубами и располагающиеся в челюсти;
- наследственность;
- слабый иммунитет
Симптоматика и осложнение патологии
Прежде чем обнаруживается опухоль в носу, проходит более 10 лет. Влияет размер кистомы: чем меньше капсула с жидкостью, тем слабее выражены симптомы. Полость заполняется экссудатом, кистозное образование растет до 10-15 мм, давление увеличивается. Появляются первые жалобы.
Классические признаки:
- болит голова, особенно при наклоне вперед;
- дискомфорт в области лба;
- пульсирующее глазное давление;
- двоится в глазах, ухудшается зрение;
- нос заложен постоянно или периодами;
- постоянные риниты, сопровождаемые слизистыми, гнойными выделениями;
- чувствуется инородный предмет
Признаки кисты гайморовой пазухи и хронического гайморита возможно дифференцировать рентгенографией, КТ и эндоскопическими диагностическими процедурами.
Методы лечения
- Эндоскопический — знаменитый и самый легкий путь устранения недуга. Проводят операцию под местным наркозом. Лицо не режут, восстановление околоносовых пазух происходит быстро.
- Лазерный — пазуху вскрывают с помощью надреза, кистому удаляют лазером.
- Классический — разрезают кожу между носом и верхней губой. Есть риск травмирования, долгая реабилитация. На коже остается шрам. Возникают частые риниты, синуситы.

Если симптомы не выражены, обходятся без операции, под наблюдением врача.
Народная медицина малоэффективна и опасна, кисту при гайморите удаляют хирургическим путем. Часто больной откладывает визит к доктору, пытается лечиться самостоятельно травами и БАДами. Часто гайморова киста формируется в связи с хроническим аллергическим ринитом.
В этой ситуации народные средства — мед, прополис — вызывают аллергические реакции, а образование увеличивается.
Способы, ухудшающие состояние:
- смазывание носовых пазух медом;
- промывание носа травами и отварами;
- прием настоев трав;
- ингаляции эфирными маслами
Не все отоларингологи придерживаются мнения, что кисту нужно удалять. Важнее своевременно лечить заболевание и при первых симптомах записываться к врачу во избежании серьезных последствий.
